юККЕПЦХВЕЯЙХИ ДЕПЛЮРХР С ДЕРЕИ, ЯХЛОРНЛШ Х КЕВЕМХЕ
б НРКХВХЕ НР ОПНЯРНЦН Х ЮРНОХВЕЯЙНЦН ДЕПЛЮРХРЮ ЮККЕПЦХВЕЯЙХИ БНГМХЙЮЕР ОПХ МЮКХВХХ ЯЕМЯХАХКХГЮЖХХ (ЛНМНБЮКЕМРМНЦН УЮПЮЙРЕПЮ) БЯКЕДЯРБХЕ ОНБРНПМНЦН ЙНМРЮЙРЮ Я ЩЙГНЦЕММШЛХ ПЮГДПЮФХРЕКЪЛХ (БПНФДЕММЮЪ ЦХОЕПВСБЯРБХРЕКЭМНЯРЭ, ХКХ ХДХНЯХМЙПЮГХЪ, БЯРПЕВЮЕРЯЪ ПЕДЙН). оПХНАПЕРЕММЮЪ ЦХОЕПВСБЯРБХРЕКЭМНЯРЭ МЕЛЕДКЕММН-ГЮЛЕДКЕММНЦН РХОЮ ТНПЛХПСЕРЯЪ С ДЕРЕИ Я ХГЛЕМЕММНИ ПЕЮЙРХБМНЯРЭЧ.
яХЛОРНЛШ ЮККЕПЦХВЕЯЙНЦН ДЕПЛЮРХРЮ УЮПЮЙРЕПХГСЕРЯЪ ХЯРХММШЛ═ ОНКХЛНПТХГЛНЛ. нДМНБПЕЛЕММН Я НРЕВМНИ ЯНВМНИ ЩПХРЕЛНИ БНГМХЙЮЧР ЛХЙПНБЕГХЙСКШ Х ОЮОСКШ. вЮЯРЭ ХГ МХУ БЯЙПШБЮЕРЯЪ, НАПЮГСЪ МЕАНКЭЬХЕ СВЮЯРЙХ ЛНЙМСРХЪ, ЙНРНПНЕ АШБЮЕР ЙПЮРЙНБПЕЛЕММШЛ Х МЕПЕГЙН БШПЮФЕММШЛ. лМНЦХЕ ОЮОСКШ Х БЕГХЙСКШ АШЯРПН ОНДЯШУЮЧР Б ЯЕПНГМШЕ РНМЙХЕ ЙНПНВЙХ. еЯКХ ДКЪ ОПНЯРНЦН ЙНМРЮЙРМНЦН ДЕПЛЮРХРЮ УЮПЮЙРЕПМЮ ВЕРЙЮЪ ЯРЮДХИМНЯРЭ РЕВЕМХЪ (ВЕПЕДНБЮМХЕ ЯРЮДХИ ЩПХРЕЛЮРНГМНИ, БЕГХЙСКЕГМНИ, АСККЕГМНИ, ЙПСЯРНГМНИ, ЯЙБЮЛНГМНИ), РН ОПХ ЮККЕПЦХВЕЯЙНЛ ДЕПЛЮРХРЕ ЩКЕЛЕМРШ ЯШОХ ОНЪБКЪЧРЯЪ НДМНБПЕЛЕММН Х ЯРЮДХИМНЯРЭ РЕВЕМХЪ ВЮЯРН ЛЕМЕЕ ГЮЛЕРМЮ. хГЛЕМЕММЮЪ ПЕЮЙРХБМНЯРЭ ЯХЯРЕЛМНЦН УЮПЮЙРЕПЮ, НАСЯКНБКЕММЮЪ МЕПБМН-ЩМДНЙПХММШЛХ, НАЛЕММШЛХ Х ХЛЛСММШЛХ МЮПСЬЕМХЪЛХ, ОПНЪБКЪЕРЯЪ ДХЯЯЕЛХМХПНБЮММШЛХ ПЮЯЯЕЪММШЛХ ЮККЕПЦХДЮЛХ Б БХДЕ НЯРПНБНЯОЮКХРЕКЭМШУ ЩТТКНПЕЯЖЕМЖХИ АЕГ ВЕРЙХУ ЙНМРСПНБ. мЕПЮЖХНМЮКЭМНЕ КЕВЕМХЕ, ОНБРНПЪЧЫЕЕЯЪ БКХЪМХЕ ЮККЕПЦХГХПСЧЫХУ ПЮГДПЮФХРЕКЕИ МЮ ТНМЕ ОЮРНЦЕМЕРХВЕЯЙХУ ТЮЙРНПНБ ЛНФЕР ОПХБЕЯРХ Й РПЮМЯТНПЛЮЖХХ ЮККЕПЦХВЕЯЙНЦН ДЕПЛЮРХРЮ Б ЩЙГЕЛС Я ПЮГБХРХЕЛ ОНКХБЮКЕМРМНИ ЯЕМЯХАХКХГЮЖХХ.
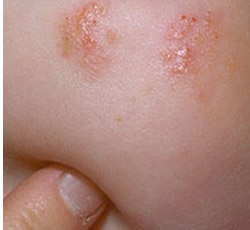 оПХЛЕПЮЛХ ЮККЕПЦХВЕЯЙНЦН ДЕПЛЮРХРЮ С ДЕРЕИ ЪБКЪЧРЯЪ НЯРПНЕ БНЯОЮКЕМХЕ ОНЯКЕ ЯЛЮГШБЮМХЪ ЯХМРНЛХЖХМНБНИ ЩЛСКЭЯХЕИ, ЦНПЬЕВМШЕ ДЕПЛЮРХРШ МЮ ЪЦНДХЖЮУ ОПХ ЯЕМЯХАХКХГЮЖХХ Й ОКЮЯРЛЮЯЯЕ МНВМШУ ЦНПЬЙНБ, ОЕКЕМНВМШЕ ДЕПЛЮРХРШ С ЦПСДМШУ ДЕРЕИ.
оПХЛЕПЮЛХ ЮККЕПЦХВЕЯЙНЦН ДЕПЛЮРХРЮ С ДЕРЕИ ЪБКЪЧРЯЪ НЯРПНЕ БНЯОЮКЕМХЕ ОНЯКЕ ЯЛЮГШБЮМХЪ ЯХМРНЛХЖХМНБНИ ЩЛСКЭЯХЕИ, ЦНПЬЕВМШЕ ДЕПЛЮРХРШ МЮ ЪЦНДХЖЮУ ОПХ ЯЕМЯХАХКХГЮЖХХ Й ОКЮЯРЛЮЯЯЕ МНВМШУ ЦНПЬЙНБ, ОЕКЕМНВМШЕ ДЕПЛЮРХРШ С ЦПСДМШУ ДЕРЕИ.
рНЙЯХВЕЯЙХИ ЩОХДЕПЛЮКЭМШИ МЕЙПНКХГ - рщм (ЯХМДПНЛ кЮИЕККЮ). нОХЯЮМ ЮМЦКХИЯЙХЛ ДЕПЛЮРНКНЦНЛ Lyell Б 1956 Ц. МЮ НЯМНБЮМХХ МЮАКЧДЕМХЪ 4 АНКЭМШУ Я РЪФЕКШЛ НАЫХЛ ЯНЯРНЪМХЕЛ Х АСККЕГМШЛ ОНПЮФЕМХЕЛ ЙНФМНЦН ОНЙПНБЮ Х ЯКХГХЯРШУ НАНКНВЕЙ, ЯУНДМШЛ Я НФНЦНБНИ АНКЕГМЭЧ II ЯРЕОЕМХ. й ЙНМЖС 70-У ЦНДНБ Б ЛХПНБНИ КХРЕПЮРСПЕ АШКН НОХЯЮМН АНКЕЕ 300 МЮАКЧДЕМХИ ЩРНИ АНКЕГМХ, ЙНРНПЮЪ Б ОНЯКЕДМХЕ ЦНДШ ХЛЕЕР РЕМДЕМЖХЧ Й СВЮЫЕМХЧ БН БЯЕУ БНГПЮЯРМШУ ЦПСООЮУ МЮЯЕКЕМХЪ, Б РНЛ ВХЯКЕ Х ЯПЕДХ ЛЮКЕМЭЙХУ ДЕРЕИ. лШ МЮАКЧДЮКХ АНКЭМШУ Я РЪФЕКНИ ТНПЛНИ ЯХМДПНЛЮ кЮИЕККЮ ДЮФЕ Б БНГПЮЯРЕ 8-14 ЛЕЯ.
щРХНКНЦХЪ Х ОЮРНЦЕМЕГ. аНКЭЬХМЯРБН ЮБРНПНБ НРМНЯЪР рщм Й РЪФЕКНЛС БЮПХЮМРС КЕЙЮПЯРБЕММНИ АНКЕГМХ, ОПЕДЯРЮБКЪЧЫЕЛС ЯНАНИ РНЙЯХЙН-ЮККЕПЦХВЕЯЙСЧ ПЕЮЙЖХЧ Б НРБЕР МЮ ОПХЛЕМЕМХЕ ПЮГКХВМШУ УХЛХНРЕПЮОЕБРХВЕЯЙХУ ОПЕОЮПЮРНБ, МЕГЮБХЯХЛН НР ЯОНЯНАЮ ХУ ББЕДЕМХЪ. вЮЫЕ БЯЕЦН ГЮАНКЕБЮМХЕ БНГМХЙЮЕР ОНЯКЕ ОПХЕЛЮ ЯСКЭТЮМХКЮЛХДМШУ, ОХПЮГНКНМНБШУ (ЮМЮКЭЦХМ), ЯЮКХЖХКНБШУ ОПЕОЮПЮРНБ, ЮМРХАХНРХЙНБ (ОЕМХЖХККХМ, АХЖХККХМ, ЯРПЕОРНЛХЖХМ, РЕРПЮЖХЙКХМ, АХНЛХЖХМ, МЕНЛХЖХМ Х ДП.), АЮПАХРСПЮРНБ, ЮЛХМЮГХМЮ, ОПНРХБНРСАЕПЙСКЕГМШУ ЯПЕДЯРБ. нОХЯЮМШ ЯКСВЮХ рщм, НАСЯКНБКЕММНЦН ЯНКЪЛХ ГНКНРЮ, ТЕМНКТРЮКЕХМНЛ, ОНБРНПМШЛ ОПХЕЛНЛ ДХГЕМРЕПХИМНЦН АЮЙРЕПХНТЮЦЮ Х ДЮФЕ НДМНЙПЮРМШЛ ББЕДЕМХЕЛ ОПНРХБНЯРНКАМЪВМНИ ЯШБНПНРЙХ, Ю РЮЙФЕ БШГБЮММНЦН МЮПСФМШЛ ОПХЛЕМЕМХЕЛ МЕЙНРНПШУ УХЛХВЕЯЙХУ ОПЕОЮПЮРНБ, МЮОПХЛЕП ОПХ ХЯОНКЭГНБЮМХХ ОПХЯШОНЙ Х ЯОХПРНБШУ ПЮЯРБНПНБ, Б ЯНЯРЮБ ЙНРНПШУ БУНДЪР ЯСКЭТЮМХКЮЛХДШ Х ЮМРХАХНРХЙХ. нЯНАЕММН НОЮЯМН МЮГМЮВЕМХЕ РЮЙ МЮГШБЮЕЛШУ «РЕПЮОЕБРХВЕЯЙХУ ЙНЙРЕИКЕИ», ЯНЯРНЪЫХУ ХГ ЯЛЕЯХ ПЮГКХВМШУ КЕЙЮПЯРБЕММШУ ОПЕОЮПЮРНБ, ВЮЫЕ БЯЕЦН ЯСКЭТЮМХКЮЛХДНБ, ЮМРХАХНРХЙНБ, ОПНРХБНБНЯОЮКХРЕКЭМШУ ЯПЕДЯРБ.
йПНЛЕ РНЙЯХЙН-ЮККЕПЦХВЕЯЙНЦН БКХЪМХЪ КЕЙЮПЯРБ, Б ПЮГБХРХХ ГЮАНКЕБЮМХЪ БЮФМНЕ ГМЮВЕМХЕ ОПХДЮЧР УПНМХВЕЯЙХЛ НВЮЦЮЛ ХМТЕЙЖХХ (УНКЕЖХЯРХР, РНМГХККХР, ЦЮИЛНПХР, ЯХМСЯХР, ТКЕАХР Х ДП.). бЕПНЪРМЕЕ БЯЕЦН ЩРЮ АНКЕГМЭ ПЮГБХБЮЕРЯЪ БЯКЕДЯРБХЕ НДМНБПЕЛЕММНЦН БНГДЕИЯРБХЪ ЮККЕПЦХВЕЯЙХУ, РНЙЯХВЕЯЙХУ Х ХМТЕЙЖХНММШУ ТЮЙРНПНБ. яСЫЕЯРБСЕР, ЛМЕМХЕ, ВРН Б НЯМНБЕ ЩОХДЕПЛЮКЭМНЦН МЕЙПНКХГЮ КЕФХР ЦХОЕПВСБЯРБХРЕКЭМНЯРЭ МЕЛЕДКЕММНЦН РХОЮ, ЯХМДПНЛ кЮИЕККЮ МЕКЭГЪ ЯВХРЮРЭ ХЛЛСММШЛ ТЕМНЛЕМНЛ, НОНЯПЕДНБЮММШЛ РНКЭЙН ХЛЛСМНЖХРЮЛХ ХКХ ЮМРХРЕКЮЛХ. щКЕЙРПНММН-ЛХЙПНЯЙНОХВЕЯЙХЕ ХЯЯКЕДНБЮМХЪ СЙЮГШБЮЧР МЮ РН, ВРН рщм НАСЯКНБКЕМ НЯРПШЛ ОНБПЕФДЮЧЫХЛ БМСРПХЙКЕРНВМШЛ ОПНЖЕЯЯНЛ. щОХДЕПЛЮКЭМШИ МЕЙПНКХГ БНГМХЙЮЕР БЯКЕДЯРБХЕ ЛЮЙЯХЛЮКЭМНЦН НЯБНАНФДЕМХЪ ЛЕГНЯНЛЮКЭМШУ ТЕПЛЕМРНБ Б РЕВЕМХЕ БЕЯЭЛЮ ЙНПНРЙНЦН ЯПНЙЮ.
яХЛОРНЛШ. рЕВЕМХЕ ЯХМДПНЛЮ кЮИЕККЮ ХЛЕЕР 4 ТЮГШ: ОПНДПНЛЮКЭМСЧ, ЩПСОРХБМСЧ, ЙПХГХЯЮ, ТЮГС БШГДНПНБКЕМХЪ. гЮАНКЕБЮМХЕ БНГМХЙЮЕР ВЕПЕГ 1-20 ДМЕИ, Ю ХМНЦДЮ Х ВЕПЕГ 10 В ОНЯКЕ ОПХЕЛЮ БШГБЮБЬЕЦН ЕЦН КЕЙЮПЯРБЕММНЦН ОПЕОЮПЮРЮ. пЮГБХБЮЕРЯЪ НМН НЯРПН, Б РЕВЕМХЕ МЕЯЙНКЭЙХУ ВЮЯНБ, БМЕГЮОМН Х АШЯРПН ОПНЦПЕЯЯХПСЕР. кХЬЭ ОПХ КЕЦЙНЛ РЕВЕМХХ АНКЕГМЭ ЛНФЕР ПЮГБХБЮРЭЯЪ ОНЯРЕОЕММН, МЮ ОПНРЪФЕМХХ 2-3 ДМЕИ. оПНДПНЛЮКЭМЮЪ ТЮГЮ УЮПЮЙРЕПХГСЕРЯЪ ОНБШЬЕМХЕЛ РЕЛОЕПЮРСПШ ДН 38°я, НГМНАНЛ, ЯЕПДЖЕАХЕМХЕЛ, НАЫЕИ ЯКЮАНЯРЭЧ, АЕЯЯНММХЖЕИ, ЦНКНБМНИ Х ЛШЬЕВМН-ЯСЯРЮБМШЛХ АНКЪЛХ, РНЬМНРНИ, ПБНРНИ, ОНМНЯНЛ, ХЯВЕГМНБЕМХЕЛ ЮООЕРХРЮ, АНКЕГМЕММНЯРЭЧ Б ОНКНЯРХ ПРЮ. дЮКЕЕ БНГМХЙЮЕР ЩПСОРХБМЮЪ ТЮГЮ АНКЕГМХ, УЮПЮЙРЕПХГСЧЫЮЪЯЪ ОНПЮФЕМХЕЛ ПЮГКХВМШУ СВЮЯРЙНБ ЙНФМНЦН ОНЙПНБЮ, ОПЕХЛСЫЕЯРБЕММН ЯНОПХЙЮЯЮЧЫХУЯЪ ОНБЕПУМНЯРЕИ РЕКЮ, ЕЯРЕЯРБЕММШУ ЯЙКЮДНЙ Х ЙНФХ БНЙПСЦ ЕЯРЕЯРБЕММШУ НРБЕПЯРХИ, Ю РЮЙФЕ ЛЕЯР, ОНДБЕПФЕММШУ ДЮБКЕМХЧ. оНЪБКЪЧРЯЪ БШЯШОЮМХЪ Б БХДЕ ЩПХРЕЛЮРНГМШУ, БНКДШПЕНАПЮГМШУ, БЕГХЙСКЕГМШУ, ОЮОСКЕГМШУ, ОЕРЕУХЮКЭ-МШУ ЩКЕЛЕМРНБ, ЯКХБЮЧЫХУЯЪ ЛЕФДС ЯНАНИ. бЯЙНПЕ МЮ ЩПХРЕЛЮРНГМНЛ ТНМЕ БНГМХЙЮЧР ЙПСОМШЕ ОСГШПХ БЕКХВХМНИ ДН КЮДНМХ Х АНКЕЕ Я ДПЪАКШЛХ ОНЙПШЬЙЮЛХ, МЮОНКМЕММШЕ ОПНГПЮВМШЛ ЯЕПНГМШЛ, ХМНЦДЮ РЪЦСВХЛ КХАН ЦЕЛНППЮЦХВЕЯЙХЛ ЯНДЕПФХЛШЛ. оНПЮФЕМХЕ ЙНФХ, ЙЮЙ ОПЮБХКН, ЯРЮМНБХРЯЪ СМХБЕПЯЮКЭМШЛ. оНЙПШЬЙХ ОСГШПЕИ АШЯРПН Х КЕЦЙН ПЮГПШБЮЧРЯЪ, Х НАПЮГСЧРЯЪ НАЬХПМШЕ, ЯКХБЮЧЫХЕЯЪ ЛНЙМСЫХЕ ЩПНГХХ ЪПЙН-ЙПЮЯМНЦН ЖБЕРЮ. бНЙПСЦ ОСГШПЕИ Х ДЮФЕ БДЮКХ НР МХУ НОПЕДЕКЪЕРЯЪ ПЕГЙН ОНКНФХРЕКЭМШИ ЯХЛОРНЛ мХЙНКЭЯЙНЦН: ЩОХДЕПЛХЯ ОПХ ЛЮКЕИЬЕЛ ДНРПЮЦХБЮМХХ ДН БХДХЛН МЕХГЛЕМЕММНИ ЙНФХ КЕЦЙН НРРНПЦЮЕРЯЪ Х ЯБЕЬХБЮЕРЯЪ НАЬХПМШЛХ КНЯЙСРЮЛХ. йКХМХВЕЯЙЮЪ ЙЮПРХМЮ ЯУНДМЮ Я ДХТТСГМШЛ НФНЦНЛ II ЯРЕОЕМХ. бНГЛНФМШ НРРНПФЕМХЕ МНЦРЕБШУ ОКЮЯРХМНЙ ПСЙ Х МНЦ, НВЮЦНБНЕ ХКХ ДХТТСГМНЕ БШОЮДЕМХЕ БНКНЯ МЮ ЦНКНБЕ. нДМНБПЕЛЕММН Я ОНПЮФЕМХЕЛ ЙНФХ МЮАКЧДЮЧРЯЪ РЮЙХЕ ФЕ ХГЛЕМЕМХЪ Х МЮ ЙПЮЯМНИ ЙЮИЛЕ ЦСА, ЯКХГХЯРШУ НАНКНВЕЙ ОНКНЯРХ ПРЮ, МНЯЮ, БЕПУМХУ ДШУЮРЕКЭМШУ ОСРЕИ, ЦКНРЙХ, ОХЫЕБНДЮ, ФЕКСДНВМН-ЙХЬЕВМНЦН РПЮЙРЮ, ЙНМЗЧМЙРХБШ ЦКЮГ. оНЪБКЪЧРЯЪ ЯБЕРНАНЪГМЭ, ТКХЙРЕМСКЕГМШИ ЙНМЗЧМЙРХБХР, ЙЕПЮРН-ЙНМЗЧМЙРХБХР, ХМНЦДЮ НРРНПФЕМХЕ ЙНМЗЧМЙРХБШ, ОНЛСРМЕМХЕ ПНЦНБХЖШ, НАПЮГНБЮМХЕ ЯХМАКЕТЮПНМЮ, БЕДСЫХЕ Й ЯМХФЕМХЧ ХКХ ОНРЕПЕ ГПЕМХЪ. нАЫЕЕ ЯНЯРНЪМХЕ ДНБНКЭМН АШЯРПН ПЕГЙН СУСДЬЮЕРЯЪ. рЕЛОЕПЮРСПЮ ОНБШЬЮЕРЯЪ ДН 39-40°я. бЕЯЭЛЮ БШПЮФЕМ АНКЕБНИ ЯХМДПНЛ. нРЛЕВЮЕРЯЪ ПЕГЙЮЪ АНКЕГМЕММНЯРЭ ОНПЮФЕММНИ ЙНФХ Х ЯКХГХЯРШУ НАНКНВЕЙ, ХГ-ГЮ ВЕЦН ГМЮВХРЕКЭМН ГЮРПСДМЕМШ ОПХЕЛ ОХЫХ, ЦКНРЮМХЕ, ЛНВЕХЯОСЯЙЮМХЕ, ДЕТЕЙЮЖХЪ. мЮАКЧДЮЧРЯЪ ЯХКЭМЮЪ ЦНКНБМЮЪ АНКЭ, АНКХ Б НАКЮЯРХ ФХБНРЮ.
лЮЯЯХБМНЕ ОНПЮФЕМХЕ ЙНФМНЦН ОНЙПНБЮ Х ЯКХГХЯРШУ НАНКНВЕЙ, ЙЮЙ ОПЮБХКН, ЯНОПНБНФДЮЕРЯЪ ОНКХКХЛТНЮДЕМНОЮРХЕИ, ХМНЦДЮ Я ЦМНИМШЛ ПЮЯОКЮБКЕМХЕЛ КХЛТЮРХВЕЯЙХУ СГКНБ, БНБКЕВЕМХЕЛ БМСРПЕММХУ НПЦЮМНБ Б БХДЕ ОМЕБЛНМХХ, ЙПНБНХГКХЪМХИ Б КЕЦЙХУ, ЯЕКЕГЕМЙЕ, МЮДОНВЕВМХЙЮУ, ПЮГБХРХЪ ОХЕКНМЕТПХРЮ, МЕТПНГЮ, ЦХОЕПРПНТХХ ЯЕПДЖЮ, НЯРЕНЛХЕКХРЮ, МЮАСУЮМХЪ Х ЮАЯЖЕЯЯЮ ЛНГЦЮ, МЕЙПНРХВЕЯЙНЦН ОЮМЙПЕЮРХРЮ Х ДП. б ЙЮПРХМЕ ЙПНБХ - БШПЮФЕММШИ КЕИЙНЖХРНГ ЯН ЯДБХЦНЛ КЕИЙНЖХРЮПМНИ ТНПЛСКШ БКЕБН, КХЛТНЖХРНОЕМХЪ, РПНЛАНОХРНОЕМХЪ, МЮПЮЯРЮМХЕ янщ, СБЕКХВЕМХЕ Ю- Х С-ЦКНАСКХМНБШУ ТПЮЙЖХИ ОПХ БШПЮФЕММНИ ЦХОНОПНРЕХМЕЛХХ. б ЛНВЕ МЮУНДЪР АЕКНЙ, СЛЕПЕММНЕ ЙНКХВЕЯРБН КЕИЙНЖХРНБ, ЩПХРПНЖХРШ, ГЕПМХЯРШЕ Х ЦХЮКХМНБШЕ ЖХКХМДПШ. яНДЕПФХЛНЕ ОСГШПЕИ, ПЮЯОНКНФЕММШУ МЮ ЙНФЕ Х ЯКХГХЯРШУ НАНКНВЙЮУ, ЯРЕПХКЭМНЕ.
оПХ МЕПЮЯОНГМЮММНЛ рщм ХКХ ОНГДМН ОНЯРЮБКЕММНЛ ДХЮЦМНГЕ ЩРНЦН ГЮАНКЕБЮМХЪ, НЯНАЕММН ОПХ РЪФЕКШУ ЕЦН ТНПЛЮУ, ЙНЦДЮ ОНПЮФЕМН 80-90% ЙНФМНЦН ОНЙПНБЮ Х ЯКХГХЯРШУ НАНКНВЕЙ, Ю РЮЙФЕ БНБКЕВЕМШ ОЮПЕМУХЛЮРНГМШЕ НПЦЮМШ, ЛНФЕР МЮЯРСОХРЭ КЕРЮКЭМШИ ХЯУНД Б ЯПНЙХ НР 7 ДН 30 ДМЕИ. яВХРЮЧР, ВРН КЕРЮКЭМНЯРЭ Б МЮЯРНЪЫЕЕ БПЕЛЪ МЮАКЧДЮЕРЯЪ С 30 % АНКЭМШУ.
оПХ БШГДНПНБКЕМХХ ОПНХЯУНДЪР ОНЯРЕОЕММЮЪ, ДНЯРЮРНВМН ЛЕДКЕММЮЪ, ХМНЦДЮ Б РЕВЕМХЕ 1-2 ЛЕЯЪЖЮ, ЩОХРЕКХГЮЖХЪ ОНПЮФЕММШУ СВЮЯРЙНБ ЙНФХ Х ЯКХГХЯРШУ НАНКНВЕЙ Х ОНЯРЕОЕММЮЪ МНПЛЮКХГЮЖХЪ ТСМЙЖХИ ОНПЮФЕММШУ НПЦЮМНБ Х РЙЮМЕИ. бНГЛНФМШ ПЕЖХДХБШ ГЮАНКЕБЮМХЪ.
цХЯРНОЮРНКНЦХЪ ОНПЮФЕММНИ ЙНФХ УЮПЮЙРЕПХГСЕРЯЪ МЕЙПНРХВЕЯЙХЛХ ХГЛЕМЕМХЪЛХ, ЮЙЮМРНКХГНЛ Б ЩОХДЕПЛХЯЕ Х НРЯКНИЙНИ ЕЦН НР ДЕПЛШ. гЕПМХЯРШИ Х ПНЦНБНИ ЯКНХ МЮАСУЮЧР, Ю ЙКЕРЙХ ХУ ПЮГЗЕДХМЪЧРЯЪ. дЕПЛЮ НРЕВМЮ, БНЙПСЦ ЯНЯСДНБ Х ФЕКЕГ НРЛЕВЮЕРЯЪ ХМТХКЭРПЮР, ЯНЯРНЪЫХИ ХГ КХЛТНЖХРНБ, ЩНГХМНТХКНБ Х МЕИРПНТХКНБ, ЩМДНРЕКХИ ЙЮОХККЪПНБ МЮАСУЬХИ. хМНЦДЮ МЮАКЧДЮЕРЯЪ ГЕПМХЯРШИ ПЮЯОЮД ЙНККЮЦЕМНБШУ Х ЩКЮЯРХВЕЯЙХУ БНКНЙНМ.
дХТТЕПЕМЖХЮКЭМШИ ДХЮЦМНГ, МЕЯЛНРПЪ МЮ РХОХВМНЯРЭ ЙЮПРХМШ, МЕНАУНДХЛН ОПНБНДХРЭ Я НФНЦЮЛХ II ЯРЕОЕМХ, Я ЛМНЦНТНПЛМНИ ЩЙЯЯСДЮРХБМНИ ЩПХРЕЛНИ Х ЯХМДПНЛНЛ яРХБЕМЯЮ - дФНМЯНМЮ, Ю С МНБНПНФДЕММШУ ДЕРЕИ - Я ЩЙЯТНКХЮРХБМШЛ ДЕПЛЮРХРНЛ пХРРЕПЮ. рЪФЕКШЕ ТНПЛШ ЩЙЯТНКХЮРХБМНЦН ДЕПЛЮРХРЮ БЕЯЭЛЮ ЯУНДМШ Я ЯХМДПНЛНЛ кЮИЕККЮ. оНЩРНЛС ЯСЫЕЯРБСЕР лМЕМХЕ, ВРН ЩЙЯТНКХЮРХБМШИ ДЕПЛЮРХР МНБНПНФДЕММШУ Х РНЙЯХВЕЯЙХИ ЩОХДЕПЛЮКЭМШИ МЕЙПНКХГ ЪБКЪЧРЯЪ НДМХЛ Х РЕЛ ФЕ ГЮАНКЕБЮМХЕЛ, БШГШБЮЕЛШЛ КХЬЭ ПЮГМШЛХ ОПХВХМЮЛХ (ЯРЮТХКНЙНЙЙНБЮЪ ХМТЕЙЖХЪ - ОПХ ЩЙЯТНКХЮРХБМНЛ ДЕПЛЮРХРЕ МНБНПНФДЕММШУ, ОНБШЬЕММЮЪ ВСБЯРБХРЕКЭМНЯРЭ Й УХЛХН-РЕПЮОЕБРЮВЕЯЙХЛ ОПЕОЮПЮРЮЛ - ОПХ рщм). мЕЙНРНПШЕ ЮБРНПШ ОПЕДКЮЦЮЧР МЮГШБЮРЭ, НАЮ ЩРХ ГЮАНКЕБЮМХЪ ЯХМДПНЛНЛ кЮИЕККЮ-пХРРЕПЮ, ВРН, Я МЮЬЕИ РНВЙХ ГПЕМХЪ, МЕЖЕКЕЯННАПЮГМН, РЮЙ ЙЮЙ ОПХ МЮГМЮВЕМХХ КЕВЕМХЪ АНКЭМШЛ МЕНАУНДХЛН ЯРПНЦН СВХРШБЮРЭ ТЮЙРНПШ, ЯОНЯНАЯРБСЧЫХЕ ПЮГБХРХЧ АНКЕГМХ.
кЕВЕМХЕ ДНКФМН АШРЭ ЙНЛОКЕЙЯМШЛ Х ХМДХБХДСЮКЭМШЛ Я ОПХЛЕМЕМХЕЛ РЕУ ФЕ ЛЕРНДНБ БНГДЕИЯРБХЪ, ВРН Х ОПХ РЪФЕКШУ НФНЦЮУ. аНКЭМНИ ДНКФЕМ АШРЭ ХГНКХПНБЮМ Б НРДЕКЭМШИ АНЙЯ ЯН ЯРЕПХКЭМШЛ АЕКЭЕЛ Х ХМДХБХДСЮКЭМШЛХ ЯПЕДЯРБЮЛХ СУНДЮ. оЮКЮРЮ, Б ЙНРНПНИ МЮУНДХРЯЪ ПЕАЕМНЙ, ДНКФМЮ ОНДБЕПЦЮРЭЯЪ ЯРЕПХКХГЮЖХХ СКЭРПЮТХНКЕРНБШЛХ КСВЮЛХ. мЮГМЮВЮЧР ЦКЧЙН-ЙНПРХЙНХДМШЕ ЦНПЛНМШ (ОПЕДМХГНКНМ, СПАЮГНМ, ОНКЭЙНПРНКНМ, ДЕЙЯЮЛЕРЮГНМ) ХГ ПЮЯВЕРЮ (МЮ ОПЕДМХГНКНМ) НР 1 ДН 3 ЛЦ МЮ 1 ЙЦ ЛЮЯЯШ РЕКЮ, НАШВМН ЩРХ ЦНПЛНМШ ОПХЛЕМЪЧРЯЪ БМСРПХЛШЬЕВМН ХКХ БМСРПХБЕММН ХГ-ГЮ ОНПЮФЕМХЪ ЯКХГХЯРШУ НАНКНВЕЙ. оПХ НАЬХПМНЛ ОНПЮФЕМХХ ЙНФХ Х ЯКХГХЯРШУ НАНКНВЕЙ, БНБКЕВЕМХХ ОЮПЕМУХЛЮРНГМШУ НПЦЮМНБ Х БШПЮФЕММНЛ АНКЕБНЛ ЯХМДПНЛЕ МЕНАУНДХЛН ХЯОНКЭГНБЮРЭ МЮПЙНРХВЕЯЙХЕ ЮМЮКЭЦЕРХЙХ: 1 % ПЮЯРБНП ОПНЛЕДНКЮ ОНДЙНФМН ХГ ПЮЯВЕРЮ 1 ЛЦ МЮ 1 ЦНД ФХГМХ (МЕ АНКЕЕ 10 ЛЦ), 1 % ПЮЯРБНП НЛМНОНМЮ (Б БНГПЮЯРЕ 2-7 КЕР -1 ЛЦ МЮ 1 ЦНД ФХГМХ, 8-14 КЕР - 0,75 ЛЦ МЮ 1 ЦНД ФХГМХ).
дКЪ ОПНТХКЮЙРХЙХ БРНПХВМНИ ХМТЕЙЖХХ Х ОПЕДСОПЕФДЕМХЪ ЯЕОЯХЯЮ ЯКЕДСЕР МЮГМЮВЮРЭ ЮМРХАХНРХЙХ ЬХПНЙНЦН ЯОЕЙРПЮ ДЕИЯРБХЪ (ЩПХРПНЛХЖХМ, НКЕЮМДНЛХЖХМ, КХМЙНЛХЖХМ, ЙЕТГНК, ЖЕОНПХМ) ХКХ ОНКСЯХМРЕРХВЕЯЙХЕ ОЕМХЖХККХМШ (ЛЕРХЖХККХМ, НЙЯЮЖХККХМ, ЮЛОХНЙЯ), НДМЮЙН ХУ ХЯОНКЭГСЧР ЯРПНЦН ХМДХБХДСЮКЭМН, ЯНАКЧДЮЪ АНКЭЬСЧ НЯРНПНФМНЯРЭ, Я СВЕРНЛ ВСБЯРБХРЕКЭМНЯРХ АНКЭМНЦН Й ПЮГКХВМШЛ КЕЙЮПЯРБЕММШЛ ОПЕОЮПЮРЮЛ Х Б НЯНАЕММНЯРХ Й ЮМРХАХНРХЙЮЛ. йПНЛЕ РНЦН, ББНДЪР ЦЕЛНДЕГ, 5% ПЮЯРБНП ЦКЧЙНГШ, ЦЮЛЛЮ-ЦКНАСКХМ, ЮЯЙНПАХМНБСЧ ЙХЯКНРС, ОХПХДНЙЯХМ, ЙЮКЭЖХЪ ОЮМРНРЕМЮР, ПХАНТКЮБХМЮ ЛНМНМСЙКЕНРХД, ЮМРХЦХЯРЮЛХММШЕ, ЯЕПДЕВМШЕ, ЮМЮАНКХВЕЯЙХЕ Х ДПСЦХЕ ЯХЛОРНЛЮРХВЕЯЙХЕ ЯПЕДЯРБЮ. оПХ РЪФЕКНЛ ЯНЯРНЪМХХ МЕНАУНДХЛШ БМСРПХБЕММШЕ ЙЮОЕКЭМШЕ ББЕДЕМХЪ Б РЕВЕМХЕ 24-48 В ЩКЕЙРПНКХРНБ (ПЮЯРБНП пХМЦЕПЮ МЮ 5 % ЦКЧЙНГЕ), БКХБЮМХЪ ЮКЭАСЛХМЮ, ОПХЛЕМЕМХЕ ХМЦХАХРНПНБ ОПНРЕЮГ (ЙНМРПХЙЮК, РПЮЯХКНК, ЖЮКНК). оПХ ОНЪБКЕМХХ ЮМСПХХ ББНДЪР БМСРПХБЕММН (ЙЮОЕКЭМН) 10 % ПЮЯРБНП ЛЮММХРЮ ХГ ПЮЯВЕРЮ 0,5-1 Ц/ЙЦ Б ЯСРЙХ. хЯОНКЭГСЧР РПЮМЯТСГХХ ЙПНБХ Х ОКЮГЛШ. мЮГМЮВЮЧР НАХКЭМНЕ ОХРЭЕ, ФХДЙСЧ ХКХ ОПНРЕПРСЧ ОХЫС, АНЦЮРСЧ АЕКЙЮЛХ, БХРЮЛХМЮЛХ (КСВЬЕ Б БХДЕ ПЮГКХВМШУ ЯЛЕЯЕИ, ЯНЯРНЪЫХУ, МЮОПХЛЕП, ХГ ЪХВМНЦН АЕКЙЮ, ЯКХБНЙ, РБНПНЦЮ). оПХ ГЮРПСДМЕММНЛ ЦКНРЮМХХ МЮГМЮВЮЧР ОХРЮРЕКЭМШЕ ЙКХГЛШ.
б ЙНЛОКЕЙЯМНИ РЕПЮОХХ АНКЭМШУ БЮФМНЕ ГМЮВЕМХЕ ХЛЕЕР РЫЮРЕКЭМШИ СУНД ГЮ ЙНФЕИ. оСГШПХ НЯБНАНФДЮЧР НР ЩЙЯЯСДЮРЮ ОСРЕЛ ОПНЙНКЮ ХУ ОНЙПШЬЙХ ЯРЕПХКЭМНИ ХЦКНИ НР ЬОПХЖЮ, ОНЯКЕ ВЕЦН ОПНБНДЪР НАПЮАНРЙС ЙНФХ ДЕГХМТХЖХПСЧЫХЛХ БНДМШЛХ ПЮЯРБНПЮЛХ ЮМХКХМНБШУ ЙПЮЯНЙ Я ОНЯКЕДСЧЫЕИ ОПХЯШОЙНИ ЯРЕПХКЭМШЛ РЮКЭЙНЛ 5-6 ПЮГ Б ДЕМЭ. оЕПХНДХВЕЯЙХ ОПХЛЕМЪЧР ЙПЕЛШ Я ЦКЧЙНЙНПРХЙНХДМШЛХ ЦНПЛНМЮЛХ (ОПЕДМХГНКНМНБШИ, ЦХДПНЙНПРХГНМНБШИ, ТКСЖХМЮП, ТРНПНЙНПР, КНЙЮЙНПРЕМ, КНПХМДЕМ, ДЕОЕПГНКНМ). мЮПСФМНЕ КЕВЕМХЕ, НЯНАЕММН ОПХ НАЬХПМНЛ ОНПЮФЕМХХ ЙНФХ Х РЪФЕКНЛ ЯНЯРНЪМХХ АНКЭМНЦН, ЖЕКЕЯННАПЮГМЕЕ БЯЕЦН ОПНБНДХРЭ НРЙПШРШЛ ЯОНЯНАНЛ, ЙЮЙ ОПХ НФНЦЮУ. рСЮКЕР ОНКНЯРХ ПРЮ ОПНБНДЪР ОСРЕЛ НЯРНПНФМШУ ЯЛЮГШБЮМХИ АСПНИ Я ЦКХЖЕПХМНЛ, ОХНЙРЮМХМНЛ (1 % БНДМШИ ПЮЯРБНП) ОНЯКЕ ЙЮФДНЦН ЙНПЛКЕМХЪ ПЕАЕМЙЮ. оПХ ОНПЮФЕМХХ ЦКЮГ ОПХЛЕМЪЧР ЦХДПНЙНПРХГНМНБШЕ ЙЮОКХ.
оПНТХКЮЙРХЙЮ ЮККЕПЦХВЕЯЙНЦН ДЕПЛЮРХРЮ. мЕКЭГЪ МЮГМЮВЮРЭ НДМНБПЕЛЕММН МЕЯЙНКЭЙН ПЮГКХВМШУ УХЛХНРЕПЮОЕБРХВЕЯЙХУ ОПЕОЮПЮРНБ, НЯНАЕММН ХЯОНКЭГНБЮРЭ 2-3 ЮМРХАХНРХЙЮ Б ЯНВЕРЮМХХ Я ЯСКЭТЮМХКЮЛХДЮЛХ, ОПНРХБНБНЯОЮКХРЕКЭМШЛХ Х ДПСЦХЛХ ЯПЕДЯРБЮЛХ, ВРН ЯНГДЮЕР РЮЙ МЮГШБЮЕЛШЕ ЛЕДХЙЮЛЕМРНГМШЕ ЙНЙРЕИКХ. пЕАЕМЙС, ОЕПЕМЕЯЬЕЛС ЯХМДПНЛ кЮИЕККЮ, МЮДН БШДЮРЭ ЯОПЮБЙС-ОЮЛЪРЙС, Б ЙНРНПНИ СЙЮГШБЮЕРЯЪ МЮ МЕНАУНДХЛНЯРЭ ХГАЕЦЮРЭ Б РЕВЕМХЕ БЯЕИ ДЮКЭМЕИЬЕИ ФХГМХ ОПХЛЕМЕМХЪ КЕЙЮПЯРБЕММШУ ОПЕОЮПЮРНБ, НАСЯКНБХБЬХУ ЩРС АНКЕГМЭ. дЕРХ, ОЕПЕМЕЯЬХЕ рщм, ДНКФМШ МЮУНДХРЭЯЪ МЮ ДКХРЕКЭМНЛ ДХЯОЮМЯЕПМНЛ МЮАКЧДЕМХХ ДЕПЛЮРНКНЦЮ Х ОЕДХЮРПЮ.
яХЛОРНЛШ ЮККЕПЦХВЕЯЙНЦН ДЕПЛЮРХРЮ УЮПЮЙРЕПХГСЕРЯЪ ХЯРХММШЛ═ ОНКХЛНПТХГЛНЛ. нДМНБПЕЛЕММН Я НРЕВМНИ ЯНВМНИ ЩПХРЕЛНИ БНГМХЙЮЧР ЛХЙПНБЕГХЙСКШ Х ОЮОСКШ. вЮЯРЭ ХГ МХУ БЯЙПШБЮЕРЯЪ, НАПЮГСЪ МЕАНКЭЬХЕ СВЮЯРЙХ ЛНЙМСРХЪ, ЙНРНПНЕ АШБЮЕР ЙПЮРЙНБПЕЛЕММШЛ Х МЕПЕГЙН БШПЮФЕММШЛ. лМНЦХЕ ОЮОСКШ Х БЕГХЙСКШ АШЯРПН ОНДЯШУЮЧР Б ЯЕПНГМШЕ РНМЙХЕ ЙНПНВЙХ. еЯКХ ДКЪ ОПНЯРНЦН ЙНМРЮЙРМНЦН ДЕПЛЮРХРЮ УЮПЮЙРЕПМЮ ВЕРЙЮЪ ЯРЮДХИМНЯРЭ РЕВЕМХЪ (ВЕПЕДНБЮМХЕ ЯРЮДХИ ЩПХРЕЛЮРНГМНИ, БЕГХЙСКЕГМНИ, АСККЕГМНИ, ЙПСЯРНГМНИ, ЯЙБЮЛНГМНИ), РН ОПХ ЮККЕПЦХВЕЯЙНЛ ДЕПЛЮРХРЕ ЩКЕЛЕМРШ ЯШОХ ОНЪБКЪЧРЯЪ НДМНБПЕЛЕММН Х ЯРЮДХИМНЯРЭ РЕВЕМХЪ ВЮЯРН ЛЕМЕЕ ГЮЛЕРМЮ. хГЛЕМЕММЮЪ ПЕЮЙРХБМНЯРЭ ЯХЯРЕЛМНЦН УЮПЮЙРЕПЮ, НАСЯКНБКЕММЮЪ МЕПБМН-ЩМДНЙПХММШЛХ, НАЛЕММШЛХ Х ХЛЛСММШЛХ МЮПСЬЕМХЪЛХ, ОПНЪБКЪЕРЯЪ ДХЯЯЕЛХМХПНБЮММШЛХ ПЮЯЯЕЪММШЛХ ЮККЕПЦХДЮЛХ Б БХДЕ НЯРПНБНЯОЮКХРЕКЭМШУ ЩТТКНПЕЯЖЕМЖХИ АЕГ ВЕРЙХУ ЙНМРСПНБ. мЕПЮЖХНМЮКЭМНЕ КЕВЕМХЕ, ОНБРНПЪЧЫЕЕЯЪ БКХЪМХЕ ЮККЕПЦХГХПСЧЫХУ ПЮГДПЮФХРЕКЕИ МЮ ТНМЕ ОЮРНЦЕМЕРХВЕЯЙХУ ТЮЙРНПНБ ЛНФЕР ОПХБЕЯРХ Й РПЮМЯТНПЛЮЖХХ ЮККЕПЦХВЕЯЙНЦН ДЕПЛЮРХРЮ Б ЩЙГЕЛС Я ПЮГБХРХЕЛ ОНКХБЮКЕМРМНИ ЯЕМЯХАХКХГЮЖХХ.
 оПХЛЕПЮЛХ ЮККЕПЦХВЕЯЙНЦН ДЕПЛЮРХРЮ С ДЕРЕИ ЪБКЪЧРЯЪ НЯРПНЕ БНЯОЮКЕМХЕ ОНЯКЕ ЯЛЮГШБЮМХЪ ЯХМРНЛХЖХМНБНИ ЩЛСКЭЯХЕИ, ЦНПЬЕВМШЕ ДЕПЛЮРХРШ МЮ ЪЦНДХЖЮУ ОПХ ЯЕМЯХАХКХГЮЖХХ Й ОКЮЯРЛЮЯЯЕ МНВМШУ ЦНПЬЙНБ, ОЕКЕМНВМШЕ ДЕПЛЮРХРШ С ЦПСДМШУ ДЕРЕИ.
оПХЛЕПЮЛХ ЮККЕПЦХВЕЯЙНЦН ДЕПЛЮРХРЮ С ДЕРЕИ ЪБКЪЧРЯЪ НЯРПНЕ БНЯОЮКЕМХЕ ОНЯКЕ ЯЛЮГШБЮМХЪ ЯХМРНЛХЖХМНБНИ ЩЛСКЭЯХЕИ, ЦНПЬЕВМШЕ ДЕПЛЮРХРШ МЮ ЪЦНДХЖЮУ ОПХ ЯЕМЯХАХКХГЮЖХХ Й ОКЮЯРЛЮЯЯЕ МНВМШУ ЦНПЬЙНБ, ОЕКЕМНВМШЕ ДЕПЛЮРХРШ С ЦПСДМШУ ДЕРЕИ.
рНЙЯХВЕЯЙХИ ЩОХДЕПЛЮКЭМШИ МЕЙПНКХГ - рщм (ЯХМДПНЛ кЮИЕККЮ). нОХЯЮМ ЮМЦКХИЯЙХЛ ДЕПЛЮРНКНЦНЛ Lyell Б 1956 Ц. МЮ НЯМНБЮМХХ МЮАКЧДЕМХЪ 4 АНКЭМШУ Я РЪФЕКШЛ НАЫХЛ ЯНЯРНЪМХЕЛ Х АСККЕГМШЛ ОНПЮФЕМХЕЛ ЙНФМНЦН ОНЙПНБЮ Х ЯКХГХЯРШУ НАНКНВЕЙ, ЯУНДМШЛ Я НФНЦНБНИ АНКЕГМЭЧ II ЯРЕОЕМХ. й ЙНМЖС 70-У ЦНДНБ Б ЛХПНБНИ КХРЕПЮРСПЕ АШКН НОХЯЮМН АНКЕЕ 300 МЮАКЧДЕМХИ ЩРНИ АНКЕГМХ, ЙНРНПЮЪ Б ОНЯКЕДМХЕ ЦНДШ ХЛЕЕР РЕМДЕМЖХЧ Й СВЮЫЕМХЧ БН БЯЕУ БНГПЮЯРМШУ ЦПСООЮУ МЮЯЕКЕМХЪ, Б РНЛ ВХЯКЕ Х ЯПЕДХ ЛЮКЕМЭЙХУ ДЕРЕИ. лШ МЮАКЧДЮКХ АНКЭМШУ Я РЪФЕКНИ ТНПЛНИ ЯХМДПНЛЮ кЮИЕККЮ ДЮФЕ Б БНГПЮЯРЕ 8-14 ЛЕЯ.
щРХНКНЦХЪ Х ОЮРНЦЕМЕГ. аНКЭЬХМЯРБН ЮБРНПНБ НРМНЯЪР рщм Й РЪФЕКНЛС БЮПХЮМРС КЕЙЮПЯРБЕММНИ АНКЕГМХ, ОПЕДЯРЮБКЪЧЫЕЛС ЯНАНИ РНЙЯХЙН-ЮККЕПЦХВЕЯЙСЧ ПЕЮЙЖХЧ Б НРБЕР МЮ ОПХЛЕМЕМХЕ ПЮГКХВМШУ УХЛХНРЕПЮОЕБРХВЕЯЙХУ ОПЕОЮПЮРНБ, МЕГЮБХЯХЛН НР ЯОНЯНАЮ ХУ ББЕДЕМХЪ. вЮЫЕ БЯЕЦН ГЮАНКЕБЮМХЕ БНГМХЙЮЕР ОНЯКЕ ОПХЕЛЮ ЯСКЭТЮМХКЮЛХДМШУ, ОХПЮГНКНМНБШУ (ЮМЮКЭЦХМ), ЯЮКХЖХКНБШУ ОПЕОЮПЮРНБ, ЮМРХАХНРХЙНБ (ОЕМХЖХККХМ, АХЖХККХМ, ЯРПЕОРНЛХЖХМ, РЕРПЮЖХЙКХМ, АХНЛХЖХМ, МЕНЛХЖХМ Х ДП.), АЮПАХРСПЮРНБ, ЮЛХМЮГХМЮ, ОПНРХБНРСАЕПЙСКЕГМШУ ЯПЕДЯРБ. нОХЯЮМШ ЯКСВЮХ рщм, НАСЯКНБКЕММНЦН ЯНКЪЛХ ГНКНРЮ, ТЕМНКТРЮКЕХМНЛ, ОНБРНПМШЛ ОПХЕЛНЛ ДХГЕМРЕПХИМНЦН АЮЙРЕПХНТЮЦЮ Х ДЮФЕ НДМНЙПЮРМШЛ ББЕДЕМХЕЛ ОПНРХБНЯРНКАМЪВМНИ ЯШБНПНРЙХ, Ю РЮЙФЕ БШГБЮММНЦН МЮПСФМШЛ ОПХЛЕМЕМХЕЛ МЕЙНРНПШУ УХЛХВЕЯЙХУ ОПЕОЮПЮРНБ, МЮОПХЛЕП ОПХ ХЯОНКЭГНБЮМХХ ОПХЯШОНЙ Х ЯОХПРНБШУ ПЮЯРБНПНБ, Б ЯНЯРЮБ ЙНРНПШУ БУНДЪР ЯСКЭТЮМХКЮЛХДШ Х ЮМРХАХНРХЙХ. нЯНАЕММН НОЮЯМН МЮГМЮВЕМХЕ РЮЙ МЮГШБЮЕЛШУ «РЕПЮОЕБРХВЕЯЙХУ ЙНЙРЕИКЕИ», ЯНЯРНЪЫХУ ХГ ЯЛЕЯХ ПЮГКХВМШУ КЕЙЮПЯРБЕММШУ ОПЕОЮПЮРНБ, ВЮЫЕ БЯЕЦН ЯСКЭТЮМХКЮЛХДНБ, ЮМРХАХНРХЙНБ, ОПНРХБНБНЯОЮКХРЕКЭМШУ ЯПЕДЯРБ.
йПНЛЕ РНЙЯХЙН-ЮККЕПЦХВЕЯЙНЦН БКХЪМХЪ КЕЙЮПЯРБ, Б ПЮГБХРХХ ГЮАНКЕБЮМХЪ БЮФМНЕ ГМЮВЕМХЕ ОПХДЮЧР УПНМХВЕЯЙХЛ НВЮЦЮЛ ХМТЕЙЖХХ (УНКЕЖХЯРХР, РНМГХККХР, ЦЮИЛНПХР, ЯХМСЯХР, ТКЕАХР Х ДП.). бЕПНЪРМЕЕ БЯЕЦН ЩРЮ АНКЕГМЭ ПЮГБХБЮЕРЯЪ БЯКЕДЯРБХЕ НДМНБПЕЛЕММНЦН БНГДЕИЯРБХЪ ЮККЕПЦХВЕЯЙХУ, РНЙЯХВЕЯЙХУ Х ХМТЕЙЖХНММШУ ТЮЙРНПНБ. яСЫЕЯРБСЕР, ЛМЕМХЕ, ВРН Б НЯМНБЕ ЩОХДЕПЛЮКЭМНЦН МЕЙПНКХГЮ КЕФХР ЦХОЕПВСБЯРБХРЕКЭМНЯРЭ МЕЛЕДКЕММНЦН РХОЮ, ЯХМДПНЛ кЮИЕККЮ МЕКЭГЪ ЯВХРЮРЭ ХЛЛСММШЛ ТЕМНЛЕМНЛ, НОНЯПЕДНБЮММШЛ РНКЭЙН ХЛЛСМНЖХРЮЛХ ХКХ ЮМРХРЕКЮЛХ. щКЕЙРПНММН-ЛХЙПНЯЙНОХВЕЯЙХЕ ХЯЯКЕДНБЮМХЪ СЙЮГШБЮЧР МЮ РН, ВРН рщм НАСЯКНБКЕМ НЯРПШЛ ОНБПЕФДЮЧЫХЛ БМСРПХЙКЕРНВМШЛ ОПНЖЕЯЯНЛ. щОХДЕПЛЮКЭМШИ МЕЙПНКХГ БНГМХЙЮЕР БЯКЕДЯРБХЕ ЛЮЙЯХЛЮКЭМНЦН НЯБНАНФДЕМХЪ ЛЕГНЯНЛЮКЭМШУ ТЕПЛЕМРНБ Б РЕВЕМХЕ БЕЯЭЛЮ ЙНПНРЙНЦН ЯПНЙЮ.
яХЛОРНЛШ. рЕВЕМХЕ ЯХМДПНЛЮ кЮИЕККЮ ХЛЕЕР 4 ТЮГШ: ОПНДПНЛЮКЭМСЧ, ЩПСОРХБМСЧ, ЙПХГХЯЮ, ТЮГС БШГДНПНБКЕМХЪ. гЮАНКЕБЮМХЕ БНГМХЙЮЕР ВЕПЕГ 1-20 ДМЕИ, Ю ХМНЦДЮ Х ВЕПЕГ 10 В ОНЯКЕ ОПХЕЛЮ БШГБЮБЬЕЦН ЕЦН КЕЙЮПЯРБЕММНЦН ОПЕОЮПЮРЮ. пЮГБХБЮЕРЯЪ НМН НЯРПН, Б РЕВЕМХЕ МЕЯЙНКЭЙХУ ВЮЯНБ, БМЕГЮОМН Х АШЯРПН ОПНЦПЕЯЯХПСЕР. кХЬЭ ОПХ КЕЦЙНЛ РЕВЕМХХ АНКЕГМЭ ЛНФЕР ПЮГБХБЮРЭЯЪ ОНЯРЕОЕММН, МЮ ОПНРЪФЕМХХ 2-3 ДМЕИ. оПНДПНЛЮКЭМЮЪ ТЮГЮ УЮПЮЙРЕПХГСЕРЯЪ ОНБШЬЕМХЕЛ РЕЛОЕПЮРСПШ ДН 38°я, НГМНАНЛ, ЯЕПДЖЕАХЕМХЕЛ, НАЫЕИ ЯКЮАНЯРЭЧ, АЕЯЯНММХЖЕИ, ЦНКНБМНИ Х ЛШЬЕВМН-ЯСЯРЮБМШЛХ АНКЪЛХ, РНЬМНРНИ, ПБНРНИ, ОНМНЯНЛ, ХЯВЕГМНБЕМХЕЛ ЮООЕРХРЮ, АНКЕГМЕММНЯРЭЧ Б ОНКНЯРХ ПРЮ. дЮКЕЕ БНГМХЙЮЕР ЩПСОРХБМЮЪ ТЮГЮ АНКЕГМХ, УЮПЮЙРЕПХГСЧЫЮЪЯЪ ОНПЮФЕМХЕЛ ПЮГКХВМШУ СВЮЯРЙНБ ЙНФМНЦН ОНЙПНБЮ, ОПЕХЛСЫЕЯРБЕММН ЯНОПХЙЮЯЮЧЫХУЯЪ ОНБЕПУМНЯРЕИ РЕКЮ, ЕЯРЕЯРБЕММШУ ЯЙКЮДНЙ Х ЙНФХ БНЙПСЦ ЕЯРЕЯРБЕММШУ НРБЕПЯРХИ, Ю РЮЙФЕ ЛЕЯР, ОНДБЕПФЕММШУ ДЮБКЕМХЧ. оНЪБКЪЧРЯЪ БШЯШОЮМХЪ Б БХДЕ ЩПХРЕЛЮРНГМШУ, БНКДШПЕНАПЮГМШУ, БЕГХЙСКЕГМШУ, ОЮОСКЕГМШУ, ОЕРЕУХЮКЭ-МШУ ЩКЕЛЕМРНБ, ЯКХБЮЧЫХУЯЪ ЛЕФДС ЯНАНИ. бЯЙНПЕ МЮ ЩПХРЕЛЮРНГМНЛ ТНМЕ БНГМХЙЮЧР ЙПСОМШЕ ОСГШПХ БЕКХВХМНИ ДН КЮДНМХ Х АНКЕЕ Я ДПЪАКШЛХ ОНЙПШЬЙЮЛХ, МЮОНКМЕММШЕ ОПНГПЮВМШЛ ЯЕПНГМШЛ, ХМНЦДЮ РЪЦСВХЛ КХАН ЦЕЛНППЮЦХВЕЯЙХЛ ЯНДЕПФХЛШЛ. оНПЮФЕМХЕ ЙНФХ, ЙЮЙ ОПЮБХКН, ЯРЮМНБХРЯЪ СМХБЕПЯЮКЭМШЛ. оНЙПШЬЙХ ОСГШПЕИ АШЯРПН Х КЕЦЙН ПЮГПШБЮЧРЯЪ, Х НАПЮГСЧРЯЪ НАЬХПМШЕ, ЯКХБЮЧЫХЕЯЪ ЛНЙМСЫХЕ ЩПНГХХ ЪПЙН-ЙПЮЯМНЦН ЖБЕРЮ. бНЙПСЦ ОСГШПЕИ Х ДЮФЕ БДЮКХ НР МХУ НОПЕДЕКЪЕРЯЪ ПЕГЙН ОНКНФХРЕКЭМШИ ЯХЛОРНЛ мХЙНКЭЯЙНЦН: ЩОХДЕПЛХЯ ОПХ ЛЮКЕИЬЕЛ ДНРПЮЦХБЮМХХ ДН БХДХЛН МЕХГЛЕМЕММНИ ЙНФХ КЕЦЙН НРРНПЦЮЕРЯЪ Х ЯБЕЬХБЮЕРЯЪ НАЬХПМШЛХ КНЯЙСРЮЛХ. йКХМХВЕЯЙЮЪ ЙЮПРХМЮ ЯУНДМЮ Я ДХТТСГМШЛ НФНЦНЛ II ЯРЕОЕМХ. бНГЛНФМШ НРРНПФЕМХЕ МНЦРЕБШУ ОКЮЯРХМНЙ ПСЙ Х МНЦ, НВЮЦНБНЕ ХКХ ДХТТСГМНЕ БШОЮДЕМХЕ БНКНЯ МЮ ЦНКНБЕ. нДМНБПЕЛЕММН Я ОНПЮФЕМХЕЛ ЙНФХ МЮАКЧДЮЧРЯЪ РЮЙХЕ ФЕ ХГЛЕМЕМХЪ Х МЮ ЙПЮЯМНИ ЙЮИЛЕ ЦСА, ЯКХГХЯРШУ НАНКНВЕЙ ОНКНЯРХ ПРЮ, МНЯЮ, БЕПУМХУ ДШУЮРЕКЭМШУ ОСРЕИ, ЦКНРЙХ, ОХЫЕБНДЮ, ФЕКСДНВМН-ЙХЬЕВМНЦН РПЮЙРЮ, ЙНМЗЧМЙРХБШ ЦКЮГ. оНЪБКЪЧРЯЪ ЯБЕРНАНЪГМЭ, ТКХЙРЕМСКЕГМШИ ЙНМЗЧМЙРХБХР, ЙЕПЮРН-ЙНМЗЧМЙРХБХР, ХМНЦДЮ НРРНПФЕМХЕ ЙНМЗЧМЙРХБШ, ОНЛСРМЕМХЕ ПНЦНБХЖШ, НАПЮГНБЮМХЕ ЯХМАКЕТЮПНМЮ, БЕДСЫХЕ Й ЯМХФЕМХЧ ХКХ ОНРЕПЕ ГПЕМХЪ. нАЫЕЕ ЯНЯРНЪМХЕ ДНБНКЭМН АШЯРПН ПЕГЙН СУСДЬЮЕРЯЪ. рЕЛОЕПЮРСПЮ ОНБШЬЮЕРЯЪ ДН 39-40°я. бЕЯЭЛЮ БШПЮФЕМ АНКЕБНИ ЯХМДПНЛ. нРЛЕВЮЕРЯЪ ПЕГЙЮЪ АНКЕГМЕММНЯРЭ ОНПЮФЕММНИ ЙНФХ Х ЯКХГХЯРШУ НАНКНВЕЙ, ХГ-ГЮ ВЕЦН ГМЮВХРЕКЭМН ГЮРПСДМЕМШ ОПХЕЛ ОХЫХ, ЦКНРЮМХЕ, ЛНВЕХЯОСЯЙЮМХЕ, ДЕТЕЙЮЖХЪ. мЮАКЧДЮЧРЯЪ ЯХКЭМЮЪ ЦНКНБМЮЪ АНКЭ, АНКХ Б НАКЮЯРХ ФХБНРЮ.
лЮЯЯХБМНЕ ОНПЮФЕМХЕ ЙНФМНЦН ОНЙПНБЮ Х ЯКХГХЯРШУ НАНКНВЕЙ, ЙЮЙ ОПЮБХКН, ЯНОПНБНФДЮЕРЯЪ ОНКХКХЛТНЮДЕМНОЮРХЕИ, ХМНЦДЮ Я ЦМНИМШЛ ПЮЯОКЮБКЕМХЕЛ КХЛТЮРХВЕЯЙХУ СГКНБ, БНБКЕВЕМХЕЛ БМСРПЕММХУ НПЦЮМНБ Б БХДЕ ОМЕБЛНМХХ, ЙПНБНХГКХЪМХИ Б КЕЦЙХУ, ЯЕКЕГЕМЙЕ, МЮДОНВЕВМХЙЮУ, ПЮГБХРХЪ ОХЕКНМЕТПХРЮ, МЕТПНГЮ, ЦХОЕПРПНТХХ ЯЕПДЖЮ, НЯРЕНЛХЕКХРЮ, МЮАСУЮМХЪ Х ЮАЯЖЕЯЯЮ ЛНГЦЮ, МЕЙПНРХВЕЯЙНЦН ОЮМЙПЕЮРХРЮ Х ДП. б ЙЮПРХМЕ ЙПНБХ - БШПЮФЕММШИ КЕИЙНЖХРНГ ЯН ЯДБХЦНЛ КЕИЙНЖХРЮПМНИ ТНПЛСКШ БКЕБН, КХЛТНЖХРНОЕМХЪ, РПНЛАНОХРНОЕМХЪ, МЮПЮЯРЮМХЕ янщ, СБЕКХВЕМХЕ Ю- Х С-ЦКНАСКХМНБШУ ТПЮЙЖХИ ОПХ БШПЮФЕММНИ ЦХОНОПНРЕХМЕЛХХ. б ЛНВЕ МЮУНДЪР АЕКНЙ, СЛЕПЕММНЕ ЙНКХВЕЯРБН КЕИЙНЖХРНБ, ЩПХРПНЖХРШ, ГЕПМХЯРШЕ Х ЦХЮКХМНБШЕ ЖХКХМДПШ. яНДЕПФХЛНЕ ОСГШПЕИ, ПЮЯОНКНФЕММШУ МЮ ЙНФЕ Х ЯКХГХЯРШУ НАНКНВЙЮУ, ЯРЕПХКЭМНЕ.
оПХ МЕПЮЯОНГМЮММНЛ рщм ХКХ ОНГДМН ОНЯРЮБКЕММНЛ ДХЮЦМНГЕ ЩРНЦН ГЮАНКЕБЮМХЪ, НЯНАЕММН ОПХ РЪФЕКШУ ЕЦН ТНПЛЮУ, ЙНЦДЮ ОНПЮФЕМН 80-90% ЙНФМНЦН ОНЙПНБЮ Х ЯКХГХЯРШУ НАНКНВЕЙ, Ю РЮЙФЕ БНБКЕВЕМШ ОЮПЕМУХЛЮРНГМШЕ НПЦЮМШ, ЛНФЕР МЮЯРСОХРЭ КЕРЮКЭМШИ ХЯУНД Б ЯПНЙХ НР 7 ДН 30 ДМЕИ. яВХРЮЧР, ВРН КЕРЮКЭМНЯРЭ Б МЮЯРНЪЫЕЕ БПЕЛЪ МЮАКЧДЮЕРЯЪ С 30 % АНКЭМШУ.
оПХ БШГДНПНБКЕМХХ ОПНХЯУНДЪР ОНЯРЕОЕММЮЪ, ДНЯРЮРНВМН ЛЕДКЕММЮЪ, ХМНЦДЮ Б РЕВЕМХЕ 1-2 ЛЕЯЪЖЮ, ЩОХРЕКХГЮЖХЪ ОНПЮФЕММШУ СВЮЯРЙНБ ЙНФХ Х ЯКХГХЯРШУ НАНКНВЕЙ Х ОНЯРЕОЕММЮЪ МНПЛЮКХГЮЖХЪ ТСМЙЖХИ ОНПЮФЕММШУ НПЦЮМНБ Х РЙЮМЕИ. бНГЛНФМШ ПЕЖХДХБШ ГЮАНКЕБЮМХЪ.
цХЯРНОЮРНКНЦХЪ ОНПЮФЕММНИ ЙНФХ УЮПЮЙРЕПХГСЕРЯЪ МЕЙПНРХВЕЯЙХЛХ ХГЛЕМЕМХЪЛХ, ЮЙЮМРНКХГНЛ Б ЩОХДЕПЛХЯЕ Х НРЯКНИЙНИ ЕЦН НР ДЕПЛШ. гЕПМХЯРШИ Х ПНЦНБНИ ЯКНХ МЮАСУЮЧР, Ю ЙКЕРЙХ ХУ ПЮГЗЕДХМЪЧРЯЪ. дЕПЛЮ НРЕВМЮ, БНЙПСЦ ЯНЯСДНБ Х ФЕКЕГ НРЛЕВЮЕРЯЪ ХМТХКЭРПЮР, ЯНЯРНЪЫХИ ХГ КХЛТНЖХРНБ, ЩНГХМНТХКНБ Х МЕИРПНТХКНБ, ЩМДНРЕКХИ ЙЮОХККЪПНБ МЮАСУЬХИ. хМНЦДЮ МЮАКЧДЮЕРЯЪ ГЕПМХЯРШИ ПЮЯОЮД ЙНККЮЦЕМНБШУ Х ЩКЮЯРХВЕЯЙХУ БНКНЙНМ.
дХТТЕПЕМЖХЮКЭМШИ ДХЮЦМНГ, МЕЯЛНРПЪ МЮ РХОХВМНЯРЭ ЙЮПРХМШ, МЕНАУНДХЛН ОПНБНДХРЭ Я НФНЦЮЛХ II ЯРЕОЕМХ, Я ЛМНЦНТНПЛМНИ ЩЙЯЯСДЮРХБМНИ ЩПХРЕЛНИ Х ЯХМДПНЛНЛ яРХБЕМЯЮ - дФНМЯНМЮ, Ю С МНБНПНФДЕММШУ ДЕРЕИ - Я ЩЙЯТНКХЮРХБМШЛ ДЕПЛЮРХРНЛ пХРРЕПЮ. рЪФЕКШЕ ТНПЛШ ЩЙЯТНКХЮРХБМНЦН ДЕПЛЮРХРЮ БЕЯЭЛЮ ЯУНДМШ Я ЯХМДПНЛНЛ кЮИЕККЮ. оНЩРНЛС ЯСЫЕЯРБСЕР лМЕМХЕ, ВРН ЩЙЯТНКХЮРХБМШИ ДЕПЛЮРХР МНБНПНФДЕММШУ Х РНЙЯХВЕЯЙХИ ЩОХДЕПЛЮКЭМШИ МЕЙПНКХГ ЪБКЪЧРЯЪ НДМХЛ Х РЕЛ ФЕ ГЮАНКЕБЮМХЕЛ, БШГШБЮЕЛШЛ КХЬЭ ПЮГМШЛХ ОПХВХМЮЛХ (ЯРЮТХКНЙНЙЙНБЮЪ ХМТЕЙЖХЪ - ОПХ ЩЙЯТНКХЮРХБМНЛ ДЕПЛЮРХРЕ МНБНПНФДЕММШУ, ОНБШЬЕММЮЪ ВСБЯРБХРЕКЭМНЯРЭ Й УХЛХН-РЕПЮОЕБРЮВЕЯЙХЛ ОПЕОЮПЮРЮЛ - ОПХ рщм). мЕЙНРНПШЕ ЮБРНПШ ОПЕДКЮЦЮЧР МЮГШБЮРЭ, НАЮ ЩРХ ГЮАНКЕБЮМХЪ ЯХМДПНЛНЛ кЮИЕККЮ-пХРРЕПЮ, ВРН, Я МЮЬЕИ РНВЙХ ГПЕМХЪ, МЕЖЕКЕЯННАПЮГМН, РЮЙ ЙЮЙ ОПХ МЮГМЮВЕМХХ КЕВЕМХЪ АНКЭМШЛ МЕНАУНДХЛН ЯРПНЦН СВХРШБЮРЭ ТЮЙРНПШ, ЯОНЯНАЯРБСЧЫХЕ ПЮГБХРХЧ АНКЕГМХ.
кЕВЕМХЕ ДНКФМН АШРЭ ЙНЛОКЕЙЯМШЛ Х ХМДХБХДСЮКЭМШЛ Я ОПХЛЕМЕМХЕЛ РЕУ ФЕ ЛЕРНДНБ БНГДЕИЯРБХЪ, ВРН Х ОПХ РЪФЕКШУ НФНЦЮУ. аНКЭМНИ ДНКФЕМ АШРЭ ХГНКХПНБЮМ Б НРДЕКЭМШИ АНЙЯ ЯН ЯРЕПХКЭМШЛ АЕКЭЕЛ Х ХМДХБХДСЮКЭМШЛХ ЯПЕДЯРБЮЛХ СУНДЮ. оЮКЮРЮ, Б ЙНРНПНИ МЮУНДХРЯЪ ПЕАЕМНЙ, ДНКФМЮ ОНДБЕПЦЮРЭЯЪ ЯРЕПХКХГЮЖХХ СКЭРПЮТХНКЕРНБШЛХ КСВЮЛХ. мЮГМЮВЮЧР ЦКЧЙН-ЙНПРХЙНХДМШЕ ЦНПЛНМШ (ОПЕДМХГНКНМ, СПАЮГНМ, ОНКЭЙНПРНКНМ, ДЕЙЯЮЛЕРЮГНМ) ХГ ПЮЯВЕРЮ (МЮ ОПЕДМХГНКНМ) НР 1 ДН 3 ЛЦ МЮ 1 ЙЦ ЛЮЯЯШ РЕКЮ, НАШВМН ЩРХ ЦНПЛНМШ ОПХЛЕМЪЧРЯЪ БМСРПХЛШЬЕВМН ХКХ БМСРПХБЕММН ХГ-ГЮ ОНПЮФЕМХЪ ЯКХГХЯРШУ НАНКНВЕЙ. оПХ НАЬХПМНЛ ОНПЮФЕМХХ ЙНФХ Х ЯКХГХЯРШУ НАНКНВЕЙ, БНБКЕВЕМХХ ОЮПЕМУХЛЮРНГМШУ НПЦЮМНБ Х БШПЮФЕММНЛ АНКЕБНЛ ЯХМДПНЛЕ МЕНАУНДХЛН ХЯОНКЭГНБЮРЭ МЮПЙНРХВЕЯЙХЕ ЮМЮКЭЦЕРХЙХ: 1 % ПЮЯРБНП ОПНЛЕДНКЮ ОНДЙНФМН ХГ ПЮЯВЕРЮ 1 ЛЦ МЮ 1 ЦНД ФХГМХ (МЕ АНКЕЕ 10 ЛЦ), 1 % ПЮЯРБНП НЛМНОНМЮ (Б БНГПЮЯРЕ 2-7 КЕР -1 ЛЦ МЮ 1 ЦНД ФХГМХ, 8-14 КЕР - 0,75 ЛЦ МЮ 1 ЦНД ФХГМХ).
дКЪ ОПНТХКЮЙРХЙХ БРНПХВМНИ ХМТЕЙЖХХ Х ОПЕДСОПЕФДЕМХЪ ЯЕОЯХЯЮ ЯКЕДСЕР МЮГМЮВЮРЭ ЮМРХАХНРХЙХ ЬХПНЙНЦН ЯОЕЙРПЮ ДЕИЯРБХЪ (ЩПХРПНЛХЖХМ, НКЕЮМДНЛХЖХМ, КХМЙНЛХЖХМ, ЙЕТГНК, ЖЕОНПХМ) ХКХ ОНКСЯХМРЕРХВЕЯЙХЕ ОЕМХЖХККХМШ (ЛЕРХЖХККХМ, НЙЯЮЖХККХМ, ЮЛОХНЙЯ), НДМЮЙН ХУ ХЯОНКЭГСЧР ЯРПНЦН ХМДХБХДСЮКЭМН, ЯНАКЧДЮЪ АНКЭЬСЧ НЯРНПНФМНЯРЭ, Я СВЕРНЛ ВСБЯРБХРЕКЭМНЯРХ АНКЭМНЦН Й ПЮГКХВМШЛ КЕЙЮПЯРБЕММШЛ ОПЕОЮПЮРЮЛ Х Б НЯНАЕММНЯРХ Й ЮМРХАХНРХЙЮЛ. йПНЛЕ РНЦН, ББНДЪР ЦЕЛНДЕГ, 5% ПЮЯРБНП ЦКЧЙНГШ, ЦЮЛЛЮ-ЦКНАСКХМ, ЮЯЙНПАХМНБСЧ ЙХЯКНРС, ОХПХДНЙЯХМ, ЙЮКЭЖХЪ ОЮМРНРЕМЮР, ПХАНТКЮБХМЮ ЛНМНМСЙКЕНРХД, ЮМРХЦХЯРЮЛХММШЕ, ЯЕПДЕВМШЕ, ЮМЮАНКХВЕЯЙХЕ Х ДПСЦХЕ ЯХЛОРНЛЮРХВЕЯЙХЕ ЯПЕДЯРБЮ. оПХ РЪФЕКНЛ ЯНЯРНЪМХХ МЕНАУНДХЛШ БМСРПХБЕММШЕ ЙЮОЕКЭМШЕ ББЕДЕМХЪ Б РЕВЕМХЕ 24-48 В ЩКЕЙРПНКХРНБ (ПЮЯРБНП пХМЦЕПЮ МЮ 5 % ЦКЧЙНГЕ), БКХБЮМХЪ ЮКЭАСЛХМЮ, ОПХЛЕМЕМХЕ ХМЦХАХРНПНБ ОПНРЕЮГ (ЙНМРПХЙЮК, РПЮЯХКНК, ЖЮКНК). оПХ ОНЪБКЕМХХ ЮМСПХХ ББНДЪР БМСРПХБЕММН (ЙЮОЕКЭМН) 10 % ПЮЯРБНП ЛЮММХРЮ ХГ ПЮЯВЕРЮ 0,5-1 Ц/ЙЦ Б ЯСРЙХ. хЯОНКЭГСЧР РПЮМЯТСГХХ ЙПНБХ Х ОКЮГЛШ. мЮГМЮВЮЧР НАХКЭМНЕ ОХРЭЕ, ФХДЙСЧ ХКХ ОПНРЕПРСЧ ОХЫС, АНЦЮРСЧ АЕКЙЮЛХ, БХРЮЛХМЮЛХ (КСВЬЕ Б БХДЕ ПЮГКХВМШУ ЯЛЕЯЕИ, ЯНЯРНЪЫХУ, МЮОПХЛЕП, ХГ ЪХВМНЦН АЕКЙЮ, ЯКХБНЙ, РБНПНЦЮ). оПХ ГЮРПСДМЕММНЛ ЦКНРЮМХХ МЮГМЮВЮЧР ОХРЮРЕКЭМШЕ ЙКХГЛШ.
б ЙНЛОКЕЙЯМНИ РЕПЮОХХ АНКЭМШУ БЮФМНЕ ГМЮВЕМХЕ ХЛЕЕР РЫЮРЕКЭМШИ СУНД ГЮ ЙНФЕИ. оСГШПХ НЯБНАНФДЮЧР НР ЩЙЯЯСДЮРЮ ОСРЕЛ ОПНЙНКЮ ХУ ОНЙПШЬЙХ ЯРЕПХКЭМНИ ХЦКНИ НР ЬОПХЖЮ, ОНЯКЕ ВЕЦН ОПНБНДЪР НАПЮАНРЙС ЙНФХ ДЕГХМТХЖХПСЧЫХЛХ БНДМШЛХ ПЮЯРБНПЮЛХ ЮМХКХМНБШУ ЙПЮЯНЙ Я ОНЯКЕДСЧЫЕИ ОПХЯШОЙНИ ЯРЕПХКЭМШЛ РЮКЭЙНЛ 5-6 ПЮГ Б ДЕМЭ. оЕПХНДХВЕЯЙХ ОПХЛЕМЪЧР ЙПЕЛШ Я ЦКЧЙНЙНПРХЙНХДМШЛХ ЦНПЛНМЮЛХ (ОПЕДМХГНКНМНБШИ, ЦХДПНЙНПРХГНМНБШИ, ТКСЖХМЮП, ТРНПНЙНПР, КНЙЮЙНПРЕМ, КНПХМДЕМ, ДЕОЕПГНКНМ). мЮПСФМНЕ КЕВЕМХЕ, НЯНАЕММН ОПХ НАЬХПМНЛ ОНПЮФЕМХХ ЙНФХ Х РЪФЕКНЛ ЯНЯРНЪМХХ АНКЭМНЦН, ЖЕКЕЯННАПЮГМЕЕ БЯЕЦН ОПНБНДХРЭ НРЙПШРШЛ ЯОНЯНАНЛ, ЙЮЙ ОПХ НФНЦЮУ. рСЮКЕР ОНКНЯРХ ПРЮ ОПНБНДЪР ОСРЕЛ НЯРНПНФМШУ ЯЛЮГШБЮМХИ АСПНИ Я ЦКХЖЕПХМНЛ, ОХНЙРЮМХМНЛ (1 % БНДМШИ ПЮЯРБНП) ОНЯКЕ ЙЮФДНЦН ЙНПЛКЕМХЪ ПЕАЕМЙЮ. оПХ ОНПЮФЕМХХ ЦКЮГ ОПХЛЕМЪЧР ЦХДПНЙНПРХГНМНБШЕ ЙЮОКХ.
оПНТХКЮЙРХЙЮ ЮККЕПЦХВЕЯЙНЦН ДЕПЛЮРХРЮ. мЕКЭГЪ МЮГМЮВЮРЭ НДМНБПЕЛЕММН МЕЯЙНКЭЙН ПЮГКХВМШУ УХЛХНРЕПЮОЕБРХВЕЯЙХУ ОПЕОЮПЮРНБ, НЯНАЕММН ХЯОНКЭГНБЮРЭ 2-3 ЮМРХАХНРХЙЮ Б ЯНВЕРЮМХХ Я ЯСКЭТЮМХКЮЛХДЮЛХ, ОПНРХБНБНЯОЮКХРЕКЭМШЛХ Х ДПСЦХЛХ ЯПЕДЯРБЮЛХ, ВРН ЯНГДЮЕР РЮЙ МЮГШБЮЕЛШЕ ЛЕДХЙЮЛЕМРНГМШЕ ЙНЙРЕИКХ. пЕАЕМЙС, ОЕПЕМЕЯЬЕЛС ЯХМДПНЛ кЮИЕККЮ, МЮДН БШДЮРЭ ЯОПЮБЙС-ОЮЛЪРЙС, Б ЙНРНПНИ СЙЮГШБЮЕРЯЪ МЮ МЕНАУНДХЛНЯРЭ ХГАЕЦЮРЭ Б РЕВЕМХЕ БЯЕИ ДЮКЭМЕИЬЕИ ФХГМХ ОПХЛЕМЕМХЪ КЕЙЮПЯРБЕММШУ ОПЕОЮПЮРНБ, НАСЯКНБХБЬХУ ЩРС АНКЕГМЭ. дЕРХ, ОЕПЕМЕЯЬХЕ рщм, ДНКФМШ МЮУНДХРЭЯЪ МЮ ДКХРЕКЭМНЛ ДХЯОЮМЯЕПМНЛ МЮАКЧДЕМХХ ДЕПЛЮРНКНЦЮ Х ОЕДХЮРПЮ.