рСАЕПЙСКЕГ ЙНФХ С ДЕРЕИ, КЕВЕМХЕ Х ЯХЛОРНЛШ
оНЯРНЪММНЕ СКСВЬЕМХЕ ЛЮРЕПХЮКЭМШУ, ФХКХЫМН-АШРНБШУ Х ЯЮМХРЮПМН-ЦХЦХЕМХВЕЯЙХУ СЯКНБХИ ФХГМХ МЮЯЕКЕМХЪ МЮЬЕИ ЯРПЮМШ ОПХБЕКН Й ГМЮВХРЕКЭМНЛС ЯМХФЕМХЧ ГЮАНКЕБЮЕЛНЯРХ ЛМНЦХЛХ ХМТЕЙЖХНММШЛХ ГЮАНКЕБЮМХЪЛХ, Б РНЛ ВХЯКЕ РСАЕПЙСКЕГНЛ ЙНФХ.
═
оПЮЙРХВЕЯЙХ ХЯВЕГКХ РЪФЕКШЕ, СПНДСЧЫХЕ ТНПЛШ РСАЕПЙСКЕГМНИ БНКВЮМЙХ, ЯЙПНТСКНДЕПЛШ Х СОКНРМЕММНИ ЩПХРЕЛШ аЮГЕМЮ. пЕГЙН СЛЕМЭЬХКНЯЭ ВХЯКН ДЕРЕИ Б БНГПЮЯРМНИ ЯРПСЙРСПЕ ГЮАНКЕБЮЕЛНЯРХ. нДМЮЙН НРДЕКЭМШЕ ЯКСВЮХ РСАЕПЙСКЕГЮ ЙНФХ С ДЕРЕИ БЯЕ ЕЫЕ МЮАКЧДЮЧРЯЪ, ВРН НАЗЪЯМЪЧР ЮЙРХБХГЮЖХЕИ ЯЙПШРШУ НВЮЦНБ РСАЕПЙСКЕГМНИ ХМТЕЙЖХХ БЯКЕДЯРБХЕ ХГЛЕМЕМХЪ ЙКЕРНВМНЦН Х ЦСЛНПЮКЭМНЦН ХЛЛСМХРЕРЮ.
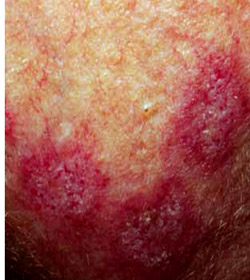 щРХНКНЦХЪ Х ОЮРНЦЕМЕГ РСАЕПЙСКЕГЮ ЙНФХ. рСАЕПЙСКЕГМШЕ ГЮАНКЕБЮМХЪ ЙНФХ, БЕЯЭЛЮ ПЮГМННАПЮГМШЕ ОН ЙКХМХВЕЯЙНИ ЯХЛОРНЛЮРХЙЕ, ОПЕДЯРЮБКЪЧР ЯНАНИ ОПНЪБКЕМХЕ НАЫЕИ РСАЕПЙСКЕГМНИ ХМТЕЙЖХХ НПЦЮМХГЛЮ Х БНГМХЙЮЧР Б ПЕГСКЭРЮРЕ ОПНМХЙМНБЕМХЪ Б ЙНФС ЛХЙНАЮЙРЕПХХ РСАЕПЙСКЕГЮ, НРЙПШРНИ пНАЕПРНЛ йНУНЛ Б 1882 Ц. лХЙНАЮЙРЕПХЪ РСАЕПЙСКЕГЮ ЛНПТНКНЦХВЕЯЙХ БЕЯЭЛЮ ХГЛЕМВХБЮ Х ХЛЕЕР ПЮГКХВМШЕ ЯРЮДХХ ПЮГБХРХЪ: МХРЕБХДМСЧ, АЮЖХККЪПМСЧ, ГЕПМХЯРСЧ Х ТХКЭРПСЧЫСЧЯЪ. нМЮ ЙХЯКНРНСЯРНИВХБЮ, ЦПЮЛОНКНФХРЕКЭМЮ, МЕ ХЛЕЕР ЙЮОЯСКШ Х МЕ НАПЮГСЕР ЯОНП. хГБЕЯРМШ 3 РХОЮ РСАЕПЙСКЕГМШУ ЛХЙНАЮЙРЕПХХ: ВЕКНБЕВЕЯЙХИ (typus humanus), АШВХИ (typus bovinus) Х ОРХВХИ (typus avium). б НВЮЦЮУ ЙНФМНЦН РСАЕПЙСКЕГЮ ОПЕХЛСЫЕЯРБЕММН НАМЮПСФХБЮЧР ЛХЙНАЮЙРЕПХХ ВЕКНБЕВЕЯЙНЦН РХОЮ, ПЕФЕ - АШВЭЕЦН Х Б ХЯЙКЧВХРЕКЭМШУ ЯКСВЮЪУ - ОРХВЭЕЦН.
щРХНКНЦХЪ Х ОЮРНЦЕМЕГ РСАЕПЙСКЕГЮ ЙНФХ. рСАЕПЙСКЕГМШЕ ГЮАНКЕБЮМХЪ ЙНФХ, БЕЯЭЛЮ ПЮГМННАПЮГМШЕ ОН ЙКХМХВЕЯЙНИ ЯХЛОРНЛЮРХЙЕ, ОПЕДЯРЮБКЪЧР ЯНАНИ ОПНЪБКЕМХЕ НАЫЕИ РСАЕПЙСКЕГМНИ ХМТЕЙЖХХ НПЦЮМХГЛЮ Х БНГМХЙЮЧР Б ПЕГСКЭРЮРЕ ОПНМХЙМНБЕМХЪ Б ЙНФС ЛХЙНАЮЙРЕПХХ РСАЕПЙСКЕГЮ, НРЙПШРНИ пНАЕПРНЛ йНУНЛ Б 1882 Ц. лХЙНАЮЙРЕПХЪ РСАЕПЙСКЕГЮ ЛНПТНКНЦХВЕЯЙХ БЕЯЭЛЮ ХГЛЕМВХБЮ Х ХЛЕЕР ПЮГКХВМШЕ ЯРЮДХХ ПЮГБХРХЪ: МХРЕБХДМСЧ, АЮЖХККЪПМСЧ, ГЕПМХЯРСЧ Х ТХКЭРПСЧЫСЧЯЪ. нМЮ ЙХЯКНРНСЯРНИВХБЮ, ЦПЮЛОНКНФХРЕКЭМЮ, МЕ ХЛЕЕР ЙЮОЯСКШ Х МЕ НАПЮГСЕР ЯОНП. хГБЕЯРМШ 3 РХОЮ РСАЕПЙСКЕГМШУ ЛХЙНАЮЙРЕПХХ: ВЕКНБЕВЕЯЙХИ (typus humanus), АШВХИ (typus bovinus) Х ОРХВХИ (typus avium). б НВЮЦЮУ ЙНФМНЦН РСАЕПЙСКЕГЮ ОПЕХЛСЫЕЯРБЕММН НАМЮПСФХБЮЧР ЛХЙНАЮЙРЕПХХ ВЕКНБЕВЕЯЙНЦН РХОЮ, ПЕФЕ - АШВЭЕЦН Х Б ХЯЙКЧВХРЕКЭМШУ ЯКСВЮЪУ - ОРХВЭЕЦН.
яОНЯНАЯРБСЧР РСАЕПЙСКЕГМНЛС ГЮАНКЕБЮМХЧ ЙНФХ ЛМНЦНВХЯКЕММШЕ ЩМДН- Х ЩЙГНЦЕММШЕ ТЮЙРНПШ. мЕЛЮКНБЮФМНЕ ГМЮВЕМХЕ ХЛЕЧР БХПСКЕМРМНЯРЭ БНГАСДХРЕКЪ, ЕЦН ЙНКХВЕЯРБН Х ЯНЯРНЪМХЕ ЙНФХ ЙЮЙ ТСМЙЖХНМХПСЧЫЕЦН НПЦЮМЮ. оН ЯПЮБМЕМХЧ Я ОЮПЕМУХЛЮРНГМШЛХ НПЦЮМЮЛХ ЙНФЮ ЪБКЪЕРЯЪ МЕАКЮЦНОПХЪРМНИ ЯПЕДНИ ДКЪ РСАЕПЙСКЕГМШУ ЛХЙНАЮЙРЕПХХ ХГ-ГЮ МЕДНЯРЮРНВМНИ БЮЯЙСКЪПХГЮЖХХ, ЯПЮБМХРЕКЭМН МХГЙНИ РЕЛОЕПЮРСПШ Х ГМЮВХРЕКЭМНИ ЮЩПЮЖХХ. еЫЕ Б 1912 Ц. Hoffman ОХЯЮК, ВРН «ЙНФЮ ЪБКЪЕРЯЪ ЛНЦХКНИ ДКЪ РСАЕПЙСКЕГМШУ ОЮКНВЕЙ». пЕГХЯРЕМРМНЯРЭ ЙНФХ Й РСАЕПЙСКЕГМШЛ ГЮАНКЕБЮМХЪЛ ОНДРБЕПФДЕМЮ ЛМНЦХЛХ ЩЙЯОЕПХЛЕМРЮКЭМШЛХ ПЮАНРЮЛХ. нДМЮЙН Б ДЕРЯЙНЛ БНГПЮЯРЕ ЙНФЮ НРКХВЮЕРЯЪ МЕДНЯРЮРНВМНИ ГПЕКНЯРЭЧ ПЪДЮ ЯРПСЙРСПМШУ ЙНЛОНМЕМРНБ, ОНБШЬЕММНИ ОПНМХЖЮЕЛНЯРЭЧ, ЯМХФЕММШЛ ХЛЛСММШЛ АЮПЭЕПНЛ, БШЯНЙНИ ЮККЕПЦХВЕЯЙНИ ПЕЮЙРХБМНЯРЭЧ.
лХЙНАЮЙРЕПХХ РСАЕПЙСКЕГЮ ЛНЦСР ОПНМХЙЮРЭ Б ЙНФС ЦЕЛЮРНЦЕММШЛ Х КХЛТНЦЕММШЛ ОСРЕЛ, ВРН ЯНГДЮЕР ЯКНФМШЕ БГЮХЛННРМНЬЕМХЪ ХЛЛСМХРЕРЮ Х ЮККЕПЦХХ. н АНКЭЬНЛ ГМЮВЕМХХ ЮККЕПЦХВЕЯЙНЦН ЙНЛОНМЕМРЮ Б ПЮГБХРХХ РСАЕПЙСКЕГМШУ ОНПЮФЕМХИ ЙНФХ ЯБХДЕРЕКЭЯРБСЕР БШЯНЙХИ СПНБЕМЭ ЯОЕЖХТХВЕЯЙНИ Х МЕЯОЕЖХТХВЕЯЙНИ ЯЕМЯХАХКХГЮЖХХ. б РН ФЕ БПЕЛЪ ОПХ МЮКХВХХ ЦХОЕПВСБЯРБХРЕКЭМНЯРХ МЕЛЕДКЕММН-ГЮЛЕДКЕММНЦН РХОЮ ХЛЕЕР ЛЕЯРН ХЛЛСМНДЕТХЖХР р-ЯХЯРЕЛШ, ЙНРНПШИ ЛНФЕР АШРЭ ЙЮЙ ОПХНАПЕРЕММШЛ, РЮЙ Х ЦЕМЕРХВЕЯЙХ НАСЯКНБКЕММШЛ.
н ЯОЕЖХТХВЕЯЙНИ ЯЕМЯХАХКХГЮЖХХ ЯБХДЕРЕКЭЯРБСЕР ВСБЯРБХРЕКЭМНЯРЭ Й РСАЕПЙСКХМС, ВРН ХЯОНКЭГСЧР Б ЙЮВЕЯРБЕ ДХЮЦМНЯРХВЕЯЙНЦН РЕЯРЮ.
нЯНАЕММН ЖЕММЮ ПЕЮЙЖХЪ оХПЙЕ МЮ ЛЮКШЕ (1,5-5-10%) ЙНМЖЕМРПЮЖХХ РСАЕПЙСКХМЮ. нДМЮЙН ВСБЯРБХРЕКЭМНЯРЭ Й РСАЕПЙСКХМС С АНКЭМШУ РСАЕПЙСКЕГНЛ Б ОНЯКЕДМЕЕ БПЕЛЪ НРВЕРКХБН ЯМХГХКЮЯЭ Б ПЕГСКЭРЮРЕ ОКЮМНБН ОПНБНДХЛНИ БЮЙЖХМЮЖХХ, НЯКЮАКЕМХЪ ХМТХЖХПНБЮММНЯРХ МЮЯЕКЕМХЪ Х СЛЕМЭЬЕМХЪ ВХЯКЮ ЙНМРЮЙРНБ Я АЮЖХККНБШДЕКХРЕКЪЛХ. оНЩРНЛС Б МЮЯРНЪЫЕЕ БПЕЛЪ ДКЪ ДХЮЦМНЯРХЙХ РСАЕПЙСКЕГЮ ЙНФХ ОПХЛЕМЪЧР Х ДПСЦХЕ ЛЕРНДШ.
й ТЮЙРНПЮЛ, ЯНДЕИЯРБСЧЫХЛ БНГМХЙМНБЕМХЧ РСАЕПЙСКЕГМНИ ХМТЕЙЖХХ, НРМНЯЪР РЮЙФЕ МЕПБМН-ЩМДНЙПХММШЕ ПЮЯЯРПНИЯРБЮ, ЦХОНТСМЙЖХЧ ЙНПШ МЮДОНВЕВМХЙНБ, ХГЛЕМЕМХЪ БНДМН-ЯНКЕБНЦН НАЛЕМЮ ЙНФХ, ОНБШЬЕММСЧ ОПНМХЖЮЕЛНЯРЭ ЯНЯСДНБ, ТСМЙЖХНМЮКЭМШЕ МЮПСЬЕМХЪ ОЕВЕМХ, ОЮРНКНЦХЧ АЕКЙНБНЦН, БХРЮЛХММНЦН НАЛЕМЮ (НЯНАЕММН БХРЮЛХМНБ ЙНЛОКЕЙЯЮ б Х ю, я, D, е). б БНГМХЙМНБЕМХХ РСАЕПЙСКЕГЮ ЙНФХ, ЙЮЙ Х РСАЕПЙСКЕГЮ КЧАНИ КНЙЮКХГЮЖХХ, ЯСЫЕЯРБЕММНЕ ГМЮВЕМХЕ ХЛЕЧР СЯКНБХЪ АШРЮ, ПЕФХЛ СУНДЮ Х ОХРЮМХЪ ПЕАЕМЙЮ. рЮЙХЛ НАПЮГНЛ., ОПХ ЙНЛОКЕЙЯМНЛ ЯНВЕРЮМХХ ЩМДН- Х ЩЙГНЦЕММШУ ОЮРНЦЕМЕРХВЕЯЙХУ ТЮЙРНПНБ ЯЙКЮДШБЮЧРЯЪ СЯКНБХЪ ДКЪ ОНБШЬЕМХЪ БХПСКЕМРМНЯРХ БНГАСДХРЕКЪ Х ЕЦН ЮККЕПЦХГХПСЧЫЕИ ЯОНЯНАМНЯРХ. вЕЛ ЯКЮАЕЕ ХЛЛСМХРЕР, РЕЛ ЮЙРХБМЕЕ ЮККЕПЦХВЕЯЙЮЪ ПЕЮЙРХБМНЯРЭ. яОЕЖХТХВЕЯЙЮЪ ЦХОЕПЕПЦХВЕЯЙЮЪ ВСБЯРБХРЕКЭМНЯРЭ ГЮЛЕДКЕММН-МЕЛЕДКЕММНЦН РХОЮ СЯСЦСАКЪЕРЯЪ ОЮПЮЮККЕПЦХВЕЯЙХЛХ Х МЕЯОЕЖХТХВЕЯЙХЛХ ЮККЕПЦХГХПСЧЫХЛХ БНГДЕИЯРБХЪЛХ. б ЩРНЛ ОКЮМЕ НЯНАЕММН НОЮЯМШ КЧАШЕ ХМТЕЙЖХНММШЕ ГЮАНКЕБЮМХЪ, ЯМХФЮЧЫХЕ ХЛЛСМХРЕР Х ЯНОПНБНФДЮЧЫХЕЯЪ МЮПЮЯРЮМХЕЛ ЯЕМЯХАХКХГЮЖХХ. хГБЕЯРМН, ВРН ОНЯКЕ ЙНПХ, ЙНЙКЧЬЮ, ЦПХООЮ МЮЯРСОЮЕР НАНЯРПЕМХЕ РСАЕПЙСКЕГМНЦН ОПНЖЕЯЯЮ. рПЮБЛШ ЙНФХ Х ЯКХГХЯРШУ НАНКНВЕЙ, ЙЮЙ ПЮГПЕЬЮЧЫХЕ ТЮЙРНПШ, ЛНЦСР НАСЯКНБХРЭ ЛЕЯРН БНГМХЙМНБЕМХЪ РСАЕПЙСКЕГМНЦН ОНПЮФЕМХЪ - ОПХ МЮКХВХХ НПЦЮММНЦН РСАЕПЙСКЕГЮ Х ЯОЕЖХТХВЕЯЙНЦН ЮККЕПЦХВЕЯЙНЦН ЯНЯРНЪМХЪ. щРН ОНДРБЕПДХК ЕЫЕ ъ. к. пЮООНОНПР ОПХ ЩЙЯОЕПХЛЕМРЮКЭМНЛ ЛНДЕКХПНБЮМХХ РСАЕПЙСКЕГЮ ЙНФХ (РСАЕПЙСКЕГМЮЪ БНКВЮМЙЮ С ЛНПЯЙХУ ЯБХМНЙ БНГМХЙЮКЮ МЮ ЛЕЯРЕ ББЕДЕМХЪ ПЮГПЕЬЮЧЫЕИ ДНГШ МНПЛЮКЭМНИ КНЬЮДХМНИ ЯШБНПНРЙХ).
лМНЦНВХЯКЕММШЕ ЙКХМХВЕЯЙХЕ ОПНЪБКЕМХЪ РСАЕПЙСКЕГЮ ЙНФХ ОНДПЮГДЕКЪЧР МЮ КНЙЮКХГНБЮММШЕ Х ДХЯЯЕЛХМХПНБЮММШЕ ТНПЛШ. й МЮХАНКЕЕ ВЮЯРН БЯРПЕВЮЧЫХЛЯЪ КНЙЮКХГНБЮММШЛ ПЮГМНБХДМНЯРЪЛ ОПХВХЯКЪЧР: РСАЕПЙСКЕГМСЧ БНКВЮМЙС, ЙНККХЙБЮРХБМШИ РСАЕПЙСКЕГ ЙНФХ ХКХ ЯЙПНТСКНДЕПЛС, АНПНДЮБВЮРШИ РСАЕПЙСКЕГ, ХМДСПЮРХБМСЧ ЩПХРЕЛС аЮГЕМЮ Х ЪГБЕММШИ РСАЕПЙСКЕГ. цПСООС ДХЯЯЕЛХМХПНБЮММНЦН РСАЕПЙСКЕГЮ ЙНФХ ЯНЯРЮБКЪЧР КХЬЮИ ГНКНРСЬМШУ Х ОЮОСКНМЕЙПНРХВЕЯЙХИ РСАЕПЙСКЕГ. оПЕФМЕЕ ДЕКЕМХЕ РСАЕПЙСКЕГЮ ЙНФХ МЮ ХЯРХММШИ РСАЕПЙСКЕГ Х РСАЕПЙСКХДШ МЕ БШДЕПФЮКН ХЯОШРЮМХЪ БПЕЛЕМЕЛ.
хГБЕЯРМН, ВРН РСАЕПЙСКЕГ ЙНФХ ОПНЪБКЪЕРЯЪ ЙЮЙ ЯСОЕПХМТЕЙЖХЪ Я ПЮЯОПНЯРПЮМЕМХЕЛ ХМТЕЙРЮ ЦЕЛЮРНЦЕММН, КХЛТНЦЕММН ХКХ per continuitatem ХГ НЯМНБМНЦН РСАЕПЙСКЕГМНЦН НВЮЦЮ ОПХ ХГЛЕМЕМХХ ХЛЛСММНЦН ЦНЛЕНЯРЮГЮ Х ПЕЮЙРХБМНЯРХ ЙНФХ. оНЩРНЛС ЯСЫЕЯРБСЕР МЕЯЙНКЭЙН ЛЕРНДНБ БШЪБКЕМХЪ РСАЕПЙСКЕГМНИ ЩРХНКНЦХХ ОНПЮФЕМХЪ ЙНФХ: РСАЕПЙСКХМНБШЕ РЕЯРШ (оХПЙЕ, лЮМРС), БШЯЕБЮМХЕ ЛХЙНАЮЙРЕПХХ МЮ ОХРЮРЕКЭМШУ ЯПЕДЮУ, НАМЮПСФЕМХЕ ХУ ОПХ ОПХБХБЙЮУ ОЮРНКНЦХВЕЯЙНЦН ЛЮРЕПХЮКЮ ЛНПЯЙХЛ ЯБХМЙЮЛ, ЙНРНПШЕ НАКЮДЮЧР БШЯНЙНИ Х ЯОЕЖХТХВЕЯЙНИ ВСБЯРБХРЕКЭМНЯРЭЧ Й БНГАСДХРЕКЧ РСАЕПЙСКЕГЮ, МЮКХВХЕ РСАЕПЙСКНХДМНИ ЯРПСЙРСПШ ХМТХКЭРПЮРЮ Б НВЮЦЮУ ОНПЮФЕМХЪ ОПХ ЦХЯРНКНЦХВЕЯЙНЛ ХЯЯКЕДНБЮМХХ. нЙЮГЮКНЯЭ, ВРН «РСАЕПЙСКХДШ» НАКЮДЮЧР БЯЕЛХ ЯБНИЯРБЮЛХ РСАЕПЙСКЕГМНИ ХМТЕЙЖХХ Х ОНЩРНЛС Б МЮЯРНЪЫЕЕ БПЕЛЪ ХУ РПЮЙРСЧР ЙЮЙ ХЯРХММШИ РСАЕПЙСКЕГ ЙНФХ.
рСАЕПЙСКЕГ ЙНФХ С ДЕРЕИ НРКХВЮЕРЯЪ МЕДНЯРЮРНВМНЯРЭЧ ХЛЛСММШУ ПЕГЕПБНБ, ЦХОЕППЕЮЙРХБМНЯРЭЧ, ЯЙКНММНЯРЭЧ Й ЦЕМЕПЮКХГНБЮММШЛ НРБЕРМШЛ ПЕЮЙЖХЪЛ, ВРН НАСЯКНБКХБЮЕР ОПЕНАКЮДЮМХЕ ТНПЛ Я БШПЮФЕММШЛ ЩЙЯЯСДЮРХБМШЛ УЮПЮЙРЕПНЛ БНЯОЮКЕМХЪ. оНЩРНЛС МЮХАНКЕЕ РЪФЕКШЕ, ДХЯЯЕЛХМХПНБЮММШЕ ОПНЪБКЕМХЪ РСАЕПЙСКЕГЮ ЙНФХ МЮАКЧДЮЧР С ДЕРЕИ ОЕПБШУ КЕР ФХГМХ, Ю Б ДНЬЙНКЭМНЛ Х ЬЙНКЭМНЛ БНГПЮЯРЕ ОПЕНАКЮДЮЧР КНЙЮКХГНБЮММШЕ ТНПЛШ Я АНКЕЕ АКЮЦНОПХЪРМШЛ РЕВЕМХЕЛ.
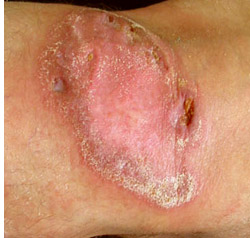 кЕВЕМХЕ РСАЕПЙСКЕГЮ ЙНФХ С ДЕРЕИ. лЕРНДШ КЕВЕМХЪ БЯЕУ ТНПЛ РСАЕПЙСКЕГЮ ЙНФХ ХДЕМРХВМШ РЮЙНБШЛ ОПХ НПЦЮММНЛ РСАЕПЙСКЕГЕ ДПСЦНИ КНЙЮКХГЮЖХХ. щРХНКНЦХВЕЯЙНЕ КЕВЕМХЕ ЯНВЕРЮЧР Я ОЮРНЦЕМЕРХВЕЯЙХЛ, МЮОПЮБКЕММШЛ МЮ ЯРХЛСКЪЖХЧ ХЛЛСММШУ ПЕГЕПБНБ, ЯМХФЕМХЕ ЦХОЕПВСБЯРБХРЕКЭМНЯРХ МЕЛЕДКЕММН-ГЮЛЕДКЕММНЦН РХОЮ, СЛЕМЭЬЕМХЕ БНЯОЮКХРЕКЭМНЦН ОНРЕМЖХЮКЮ РЙЮМЕИ ЙНФХ. б ЙЮВЕЯРБЕ ЩРХНКНЦХВЕЯЙХУ РЕПЮОЕБРХВЕЯЙХУ ЯПЕДЯРБ ОПХЛЕМЪЧР ЮЙРХБМШЕ ОПНРХБНРСАЕПЙСКЕГМШЕ ЮМРХАХНРХЙХ - ПХТЮЛХЖХМ Х ЕЦН ОПНХГБНДМНЕ ПХТЮЛОХЖХМ (ПХТЮДХМ). дЕРЪЛ ДН 12-КЕРМЕЦН БНГПЮЯРЮ ПХТЮЛОХЖХМ МЮГМЮВЮЧР ХГ ПЮЯВЕРЮ 10-20 ЛЦ МЮ 1 ЙЦ ЛЮЯЯШ РЕКЮ Б ЯСРЙХ (Б 2 ОПХЕЛЮ) БМСРПЭ, Ю ПХТЮЛ Х ЖХМ - БМСРПХЛШЬЕВМН ХКХ БМСРПХБЕММН - Б БНГПЮЯРЕ НР 1 ЦНДЮ ДН 3 КЕР ХГ ПЮЯВЕРЮ ОН 10-30 ЛЦ МЮ 1 ЙЦ ЛЮЯЯШ РЕКЮ Б ЯСРЙХ, Ю Б БНГПЮЯРЕ НР 4 ДН 15 КЕР - ОН 15- 20 ЛЦ МЮ 1 ЙЦ ЛЮЯЯШ РЕКЮ 2-3 ПЮГЮ Б ЯСРЙХ, МЮ ЙСПЯ НР 5 ДН 20 Ц.
кЕВЕМХЕ РСАЕПЙСКЕГЮ ЙНФХ С ДЕРЕИ. лЕРНДШ КЕВЕМХЪ БЯЕУ ТНПЛ РСАЕПЙСКЕГЮ ЙНФХ ХДЕМРХВМШ РЮЙНБШЛ ОПХ НПЦЮММНЛ РСАЕПЙСКЕГЕ ДПСЦНИ КНЙЮКХГЮЖХХ. щРХНКНЦХВЕЯЙНЕ КЕВЕМХЕ ЯНВЕРЮЧР Я ОЮРНЦЕМЕРХВЕЯЙХЛ, МЮОПЮБКЕММШЛ МЮ ЯРХЛСКЪЖХЧ ХЛЛСММШУ ПЕГЕПБНБ, ЯМХФЕМХЕ ЦХОЕПВСБЯРБХРЕКЭМНЯРХ МЕЛЕДКЕММН-ГЮЛЕДКЕММНЦН РХОЮ, СЛЕМЭЬЕМХЕ БНЯОЮКХРЕКЭМНЦН ОНРЕМЖХЮКЮ РЙЮМЕИ ЙНФХ. б ЙЮВЕЯРБЕ ЩРХНКНЦХВЕЯЙХУ РЕПЮОЕБРХВЕЯЙХУ ЯПЕДЯРБ ОПХЛЕМЪЧР ЮЙРХБМШЕ ОПНРХБНРСАЕПЙСКЕГМШЕ ЮМРХАХНРХЙХ - ПХТЮЛХЖХМ Х ЕЦН ОПНХГБНДМНЕ ПХТЮЛОХЖХМ (ПХТЮДХМ). дЕРЪЛ ДН 12-КЕРМЕЦН БНГПЮЯРЮ ПХТЮЛОХЖХМ МЮГМЮВЮЧР ХГ ПЮЯВЕРЮ 10-20 ЛЦ МЮ 1 ЙЦ ЛЮЯЯШ РЕКЮ Б ЯСРЙХ (Б 2 ОПХЕЛЮ) БМСРПЭ, Ю ПХТЮЛ Х ЖХМ - БМСРПХЛШЬЕВМН ХКХ БМСРПХБЕММН - Б БНГПЮЯРЕ НР 1 ЦНДЮ ДН 3 КЕР ХГ ПЮЯВЕРЮ ОН 10-30 ЛЦ МЮ 1 ЙЦ ЛЮЯЯШ РЕКЮ Б ЯСРЙХ, Ю Б БНГПЮЯРЕ НР 4 ДН 15 КЕР - ОН 15- 20 ЛЦ МЮ 1 ЙЦ ЛЮЯЯШ РЕКЮ 2-3 ПЮГЮ Б ЯСРЙХ, МЮ ЙСПЯ НР 5 ДН 20 Ц.
мЕ СРПЮРХК ЯБНЕЦН ГМЮВЕМХЪ Б РЕПЮОХХ РСАЕПЙСКЕГМНЦН ОПНЖЕЯЯЮ Х ЯРПЕОРНЛХЖХМ. нМ РЮЙ ФЕ, ЙЮЙ Х ПХТЮЛОХЖХМ, КЕЦЙН ОПНМХЙЮЕР Б РЙЮМХ Х АХНКНЦХВЕЯЙХЕ ФХДЙНЯРХ, ЮЙРХБХПСЕР ТЮЦНЖХРНГ, ЮЙРХБМНЯРЭ КХГНЖХЛЮ Х ЯХЯРЕЛС ЙНЛОКЕЛЕМРЮ. б ДЕРЯЙНИ ОПЮЙРХЙЕ ХЯОНКЭГСЧР ОПЕХЛСЫЕЯРБЕММН ОЮМРНЛХЖХМ-ДХЦХДПНЯРПЕОРНЛХЖХМЮ ОЮМРНРЕМЮР (ОЮМРНРЕМНБЮЪ ЙХЯКНРЮ СЛЕМЭЬЮЕР РНЙЯХЙН-ЮККЕПЦХВЕЯЙНЕ БКХЪМХЕ ЯРПЕОРНЛХЖХМЮ). дЕРЪЛ ЯРПЕОРНЛХЖХМ ББНДЪР Б 2 ОПХЕЛЮ (БМСРПХЛШЬЕВМН) ХГ ПЮЯВЕРЮ: ДН 5 КЕР ОН 0,01-0,02 Ц МЮ 1 ЙЦ ЛЮЯЯШ РЕКЮ Б ЯСРЙХ, Я 5 ДН 8 КЕР - ОН 0,25-0,3 Ц, Я 8 ДН 14 КЕР - ОН 0,3-0,5 Ц Б ЯСРЙХ, МЮ ЙСПЯ ДН 20-40 Ц ОПЕОЮПЮРЮ. яРПЕОРНЛХЖХМ ДЮЕР КСВЬХИ РЕПЮОЕБРХВЕЯЙХИ ЩТТЕЙР ОПХ РСАЕПЙСКЕГМНИ БНКВЮМЙЕ, ЯЙПНТСКНДЕПЛЕ, АНПНДЮБВЮРНЛ Х ЪГБЕММНЛ РСАЕПЙСКЕГЕ ЙНФХ. кЕВЕМХЕ ЯРПЕОРНЛХЖХМНЛ ЛНФЕР ЯНОПНБНФДЮРЭЯЪ ЮККЕПЦХВЕЯЙХЛХ ДЕПЛЮРХРЮЛХ, РНЙЯХЙН-ЮККЕПЦХВЕЯЙХЛХ ПЕЮЙЖХЪЛХ ЯН ЯРНПНМШ ЯЕПДЕВМНЯНЯСДХЯРНИ ЯХЯРЕЛШ, ОНВЕЙ Х ФЕКСДНВМН-ЙХЬЕВМНЦН РПЮЙРЮ. мЮХАНКЕЕ ЯЕПЭЕГМНЕ НЯКНФМЕМХЕ - БЕЯРХАСКЪПМШЕ ПЮЯЯРПНИЯРБЮ Х МЮПСЬЕМХЕ ЯКСУЮ. яРПЕОРНЛХЖХМ ОПНРХБНОНЙЮГЮМ ОПХ ОНБШЬЕММНИ ВСБЯРБХРЕКЭМНЯРХ Й МЕЛС, ОПХ НПЦЮМХВЕЯЙХУ ОНПЮФЕМХЪУ МЕПБМНИ ЯХЯРЕЛШ, НЯНАЕММН БЕЯРХАСКЪПМНЦН ЮООЮПЮРЮ, ЯКСУНБНЦН МЕПБЮ Х ОПХ НЯРПНЛ МЕТПХРЕ.
оПХ КЕВЕМХХ НДМХЛ ПХТЮЛОХЖХМНЛ ХКХ ЯРПЕОРНЛХЖХМНЛ ВЕПЕГ 2-4 ЛЕЯЪЖЮ ПЮГБХБЮЕРЯЪ СЯРНИВХБНЯРЭ РСАЕПЙСКЕГМШУ ЛХЙНАЮЙРЕПХХ, ЙНРНПСЧ ЛНФМН ОПЕДНРБПЮРХРЭ ОПХЛЕМЕМХЕЛ ОПЕОЮПЮРНБ ПЮГКХВМНЦН ЛЕУЮМХГЛЮ ДЕИЯРБХЪ. оНЩРНЛС БМЮВЮКЕ ХЯОНКЭГСЧР ПХТЮЛОХЖХМ, ГЮРЕЛ - ЯРПЕОРНЛХЖХМ, Ю ОНЯКЕ ЩРНЦН - ОПНХГБНДМШЕ ЦХДПЮГХДЮ ХГНМХЙНРХМНБНИ ЙХЯКНРШ: ТРХБЮГХД, РСАЮГХД, ЛЕРЮГХД Х ДП. оНЯКЕДМХЕ ЪБКЪЧРЯЪ АЮЙРЕПХНЯРЮРХВЕЯЙХЛХ Х АЮЙРЕПХЖХДМШЛХ ОПЕОЮПЮРЮЛХ, НЯНАЕММН ЮЙРХБМШЛХ Б НРМНЬЕМХХ ЛХЙНАЮЙРЕПХХ РСАЕПЙСКЕГЮ. дЕРЪЛ ДН 1 ЦНДЮ ТРХБЮГХД МЮГМЮВЮЧР ХГ ПЮЯВЕРЮ: 0,02-0,3 Ц МЮ 1 ЙЦ ЛЮЯЯШ РЕКЮ Б ЯСРЙХ Б 3 ОПХЕЛЮ, Я 2 ДН 3 КЕР - ОН 0,3-0,5 Ц, НР 3 ДН 7 КЕР - ОН 0,6- 0,7 Ц, НР 8 ДН 15 КЕР -НР 0,5 ДН 1 Ц Б ЯСРЙХ, МЮ ЙСПЯ НР 40 ДН 250 Ц. нАЫХЕ ДНГШ ПХТЮЛОХЖХМЮ, ЯРПЕОРНЛХЖХМЮ Х ОПНХГБНДМШУ ЦХДПЮГХДЮ ХГНМХЙНРХМНБНИ ЙХЯКНРШ ГЮБХЯЪР МЕ РНКЭЙН НР БНГПЮЯРЮ ДЕРЕИ, МН Х НР РЕВЕМХЪ АНКЕГМХ Х ОЕПЕМНЯХЛНЯРХ ОПЕОЮПЮРНБ.
мЮРПХЕБСЧ ЯНКЭ оюяй ДЕРЪЛ Б МЮЯРНЪЫЕЕ БПЕЛЪ МЮГМЮВЮЧР ПЕДЙН ХГ-ГЮ ЕЕ БШПЮФЕММНЦН ЮККЕПЦХГХПСЧЫЕЦН ДЕИЯРБХЪ. бХРЮЛХМ D2 ОПХЛЕМЪЧР РНКЭЙН ОПХ КЕВЕМХХ РСАЕПЙСКЕГМНИ БНКВЮМЙХ С АНКЭМШУ АЕГ ЮЙРХБМНЦН РСАЕПЙСКЕГЮ БМСРПЕММХУ НПЦЮМНБ, РЮЙ ЙЮЙ СЯРЮМНБКЕМН, ВРН НМ ЯОНЯНАЕМ ЮЙРХБХГХПНБЮРЭ РСАЕПЙСКЕГМШИ ОПНЖЕЯЯ Б КЕЦЙХУ, КХЛТЮРХВЕЯЙХУ СГКЮУ Х Б ЙНЯРМН-ЯСЯРЮБМНЛ ЮООЮПЮРЕ. мЮХАНКЕЕ ЖЕКЕЯННАПЮГМН ХЯОНКЭГНБЮМХЕ БХРЮЛХМЮ D2 ОПХ ЪГБЕММНИ ТНПЛЕ РСАЕПЙСКЕГМНИ БНКВЮМЙХ, Ю РЮЙФЕ Б ЖЕКЪУ ОПЕДСОПЕФДЕМХЪ ПЕЖХДХБНБ ЩРНЦН ГЮАНКЕБЮМХЪ. дЕРЪЛ ДН 10 КЕР ЕЦН МЮГМЮВЮЧР ОН 10 000-15 000 ед Б ЯСРЙХ БН БПЕЛЪ ЕДШ Б 2-3 ОПХЕЛЮ, Ю НР 11 ДН 16 КЕР - ОН 20 000- 25 000 ед 2-3 ПЮГЮ Б ЯСРЙХ Б РЕВЕМХЕ 2-3 ЛЕЯ. кЕВЕМХЕ ЙНМРПНКХПСЧР ОПНАНИ яСКЙНБХВЮ.
оПНРХБНРСАЕПЙСКЕГМНЕ КЕВЕМХЕ ОПНБНДЪР МЮ ТНМЕ АЕЯЯНКЕБНИ ДХЕРШ Х СБЕКХВЕММНЦН ЯНДЕПФЮМХЪ Б МЕИ АЕКЙЮ. бЯКЕДЯРБХЕ РНЦН, ВРН Na+ Х я1 СЯХКХБЮЧР БНЯОЮКЕМХЕ, ЯМХФЕМХЕ Б ПЮЖХНМЕ ЙНКХВЕЯРБЮ УКНПХДЮ МЮРПХЪ МЕ РНКЭЙН СЛЕМЭЬЮЕР БНЯОЮКХРЕКЭМШИ ОНРЕМЖХЮК ОНПЮФЕММШУ РЙЮМЕИ, МН Х ЯКСФХР ОПЕДСОПЕФДЕМХЧ ЮККЕПЦХВЕЯЙХУ НЯКНФМЕМХИ. б КЕВЕМХХ РСАЕПЙСКЕГЮ ЙНФХ ЬХПНЙН ХЯОНКЭГСЧР БХРЮЛХМШ, НЯНАЕММН ЮЯЙНПАХМНБСЧ ЙХЯКНРС, ПСРХМ, ЙЮКЭЖХЪ ОЮМРНРЕМЮР, ЙНРНПШЕ ЯМХФЮЧР ОПНМХЖЮЕЛНЯРЭ ЯНЯСДНБ, СЛЕМЭЬЮЧР ОПНКХТЕПЮРХБМШЕ ХГЛЕМЕМХЪ Б РЙЮМЪУ Х ДЕИЯРБСЧР ДЕЯЕМЯХАХКХГХПСЧЫЕ.
мЮПСФМНЕ КЕВЕМХЕ РЮЙФЕ МЕ СРПЮРХКН ЯБНЕЦН ГМЮВЕМХЪ. оПХ ЯЙПНТСКНДЕПЛЕ ОПХЛЕМЪЧР 5-10 % ДЕПЛЮРНКНБСЧ ЛЮГЭ, ОПХЛНВЙХ ЩРЮЙПХДХМЮ КЮЙРЮРЮ МЮ ЪГБЕММШЕ ОНБЕПУМНЯРХ, Ю Б ТХЯРСКЕГМШЕ УНДШ-10% ИНДНТНПЛМСЧ ЩЛСКЭЯХЧ. оПХ АНПНДЮБВЮРНЛ РСАЕПЙСКЕГЕ ЙНФХ ХЯОНКЭГСЧР 30 % ПЕГНПЖХМНБСЧ ОЮЯРС, ЙПХНДЕЯРПСЙЖХЧ, Ю РЮЙФЕ ДХЮРЕПЛНЙНЮЦСКЪЖХЧ, ПЕМРЦЕМН- ХКХ ПЮДХНРЕПЮОХЧ.
бЕЯЭЛЮ ОНКЕГМШ ОПХ ЛМНЦХУ ТНПЛЮУ РСАЕПЙСКЕГЮ ЙНФХ ЦЕКХНРЕПЮОХЪ, стн Х ЯЮМЮРНПМН-ЙСПНПРМНЕ КЕВЕМХЕ. нЯНАЕММН АКЮЦНРБНПМН ДЕИЯРБХЕ ЙСПНПРНРЕПЮОХХ Б ОЕПХНД ПЕЛХЯЯХХ, ВРН ОПЕДСОПЕФДЮЕР ПЕЖХДХБШ МЮ ДНКЦХЕ ЦНДШ. оНЙЮГЮМН ОПЕАШБЮМХЕ МЮ ЙСПНПРЮУ йПШЛЮ, яПЕДМЕИ юГХХ Х аЮЬЙХПХХ.
оПНТХКЮЙРХЙЮ РСАЕПЙСКЕГЮ ЙНФХ. нЦПНЛМНЕ БКХЪМХЕ МЮ ГЮАНКЕБЮЕЛНЯРЭ РСАЕПЙСКЕГНЛ НЙЮГШБЮЧР НЙПСФЮЧЫЮЪ ЯПЕДЮ Х ЯНЖХЮКЭМШЕ ТЮЙРНПШ. бЯЕ, ВРН МЕАКЮЦНОПХЪРМН ДЕИЯРБСЕР МЮ ЯНЯРНЪМХЕ ЛЮЙПННПЦЮМХГЛЮ, НЯКЮАКЪЕР ЕЦН ПЕГХЯРЕМРМНЯРЭ Х ХЛЛСМХРЕР, ЯОНЯНАЯРБСЕР БНГМХЙМНБЕМХЧ Х СУСДЬЮЕР РЕВЕМХЕ РСАЕПЙСКЕГМНЦН ОПНЖЕЯЯЮ. щРН СВХРШБЮЕРЯЪ ОПХ НПЦЮМХГЮЖХХ АНПЭАШ Я РСАЕПЙСКЕГНЛ Б МЮЬЕИ ЯРПЮМЕ, ЦДЕ НЯНАНЕ БМХЛЮМХЕ СДЕКЪЕРЯЪ ГДНПНБЭЧ ДЕРЕИ Х ОНДПНЯРЙНБ, ХУ ОХРЮМХЧ, НПЦЮМХГЮЖХХ ОПЮБХКЭМНЦН ПЕФХЛЮ СВЕАШ, РПСДЮ Х НРДШУЮ. б ЖЕКЪУ ОПНТХКЮЙРХЙХ НПЦЮММНЦН РСАЕПЙСКЕГЮ, Б РНЛ ВХЯКЕ РСАЕПЙСКЕГЮ ЙНФХ, НЯСЫЕЯРБКЪЧРЯЪ ЮЙРХБМШЕ НГДНПНБХРЕКЭМШЕ ЛЕПНОПХЪРХЪ ЦНЯСДЮПЯРБЕММНЦН ЛЮЯЬРЮАЮ. пЮЖХНМЮКЭМНЕ ДХЯОЮМЯЕПМНЕ МЮАКЧДЕМХЕ, РПСДНСЯРПНИЯРБН ОНДПНЯРЙНБ, НАЕЯОЕВЕМХЕ ДЕРЕИ БЯЕУ БНГПЮЯРНБ Б КЕРМЕЕ БПЕЛЪ ОПЕАШБЮМХЕЛ Б ГЮЦНПНДМШУ СЯКНБХЪУ, ОПЕДНЯРЮБКЕМХЕ АЕЯОКЮРМНЦН КЕВЕМХЪ ЙЮЙ Б ЯРЮЖХНМЮПЕ, РЮЙ Х ЮЛАСКЮРНПХХ, НАЕЯОЕВЕМХЕ ДНОНКМХРЕКЭМНИ ФХКОКНЫЮДЭЧ Х ЯЮМЮРНПМН-ЙСПНПРМШЛ КЕВЕМХЕЛ ОПХБЕКХ Й ПЕГЙНЛС ЯМХФЕМХЧ ГЮАНКЕБЮЕЛНЯРХ РСАЕПЙСКЕГНЛ БМСРПЕММХУ НПЦЮМНБ Х ОПЮЙРХВЕЯЙНЛС ХЯВЕГМНБЕМХЧ ЙНФМШУ ТНПЛ РСАЕПЙСКЕГЮ.
═
оПЮЙРХВЕЯЙХ ХЯВЕГКХ РЪФЕКШЕ, СПНДСЧЫХЕ ТНПЛШ РСАЕПЙСКЕГМНИ БНКВЮМЙХ, ЯЙПНТСКНДЕПЛШ Х СОКНРМЕММНИ ЩПХРЕЛШ аЮГЕМЮ. пЕГЙН СЛЕМЭЬХКНЯЭ ВХЯКН ДЕРЕИ Б БНГПЮЯРМНИ ЯРПСЙРСПЕ ГЮАНКЕБЮЕЛНЯРХ. нДМЮЙН НРДЕКЭМШЕ ЯКСВЮХ РСАЕПЙСКЕГЮ ЙНФХ С ДЕРЕИ БЯЕ ЕЫЕ МЮАКЧДЮЧРЯЪ, ВРН НАЗЪЯМЪЧР ЮЙРХБХГЮЖХЕИ ЯЙПШРШУ НВЮЦНБ РСАЕПЙСКЕГМНИ ХМТЕЙЖХХ БЯКЕДЯРБХЕ ХГЛЕМЕМХЪ ЙКЕРНВМНЦН Х ЦСЛНПЮКЭМНЦН ХЛЛСМХРЕРЮ.
 щРХНКНЦХЪ Х ОЮРНЦЕМЕГ РСАЕПЙСКЕГЮ ЙНФХ. рСАЕПЙСКЕГМШЕ ГЮАНКЕБЮМХЪ ЙНФХ, БЕЯЭЛЮ ПЮГМННАПЮГМШЕ ОН ЙКХМХВЕЯЙНИ ЯХЛОРНЛЮРХЙЕ, ОПЕДЯРЮБКЪЧР ЯНАНИ ОПНЪБКЕМХЕ НАЫЕИ РСАЕПЙСКЕГМНИ ХМТЕЙЖХХ НПЦЮМХГЛЮ Х БНГМХЙЮЧР Б ПЕГСКЭРЮРЕ ОПНМХЙМНБЕМХЪ Б ЙНФС ЛХЙНАЮЙРЕПХХ РСАЕПЙСКЕГЮ, НРЙПШРНИ пНАЕПРНЛ йНУНЛ Б 1882 Ц. лХЙНАЮЙРЕПХЪ РСАЕПЙСКЕГЮ ЛНПТНКНЦХВЕЯЙХ БЕЯЭЛЮ ХГЛЕМВХБЮ Х ХЛЕЕР ПЮГКХВМШЕ ЯРЮДХХ ПЮГБХРХЪ: МХРЕБХДМСЧ, АЮЖХККЪПМСЧ, ГЕПМХЯРСЧ Х ТХКЭРПСЧЫСЧЯЪ. нМЮ ЙХЯКНРНСЯРНИВХБЮ, ЦПЮЛОНКНФХРЕКЭМЮ, МЕ ХЛЕЕР ЙЮОЯСКШ Х МЕ НАПЮГСЕР ЯОНП. хГБЕЯРМШ 3 РХОЮ РСАЕПЙСКЕГМШУ ЛХЙНАЮЙРЕПХХ: ВЕКНБЕВЕЯЙХИ (typus humanus), АШВХИ (typus bovinus) Х ОРХВХИ (typus avium). б НВЮЦЮУ ЙНФМНЦН РСАЕПЙСКЕГЮ ОПЕХЛСЫЕЯРБЕММН НАМЮПСФХБЮЧР ЛХЙНАЮЙРЕПХХ ВЕКНБЕВЕЯЙНЦН РХОЮ, ПЕФЕ - АШВЭЕЦН Х Б ХЯЙКЧВХРЕКЭМШУ ЯКСВЮЪУ - ОРХВЭЕЦН.
щРХНКНЦХЪ Х ОЮРНЦЕМЕГ РСАЕПЙСКЕГЮ ЙНФХ. рСАЕПЙСКЕГМШЕ ГЮАНКЕБЮМХЪ ЙНФХ, БЕЯЭЛЮ ПЮГМННАПЮГМШЕ ОН ЙКХМХВЕЯЙНИ ЯХЛОРНЛЮРХЙЕ, ОПЕДЯРЮБКЪЧР ЯНАНИ ОПНЪБКЕМХЕ НАЫЕИ РСАЕПЙСКЕГМНИ ХМТЕЙЖХХ НПЦЮМХГЛЮ Х БНГМХЙЮЧР Б ПЕГСКЭРЮРЕ ОПНМХЙМНБЕМХЪ Б ЙНФС ЛХЙНАЮЙРЕПХХ РСАЕПЙСКЕГЮ, НРЙПШРНИ пНАЕПРНЛ йНУНЛ Б 1882 Ц. лХЙНАЮЙРЕПХЪ РСАЕПЙСКЕГЮ ЛНПТНКНЦХВЕЯЙХ БЕЯЭЛЮ ХГЛЕМВХБЮ Х ХЛЕЕР ПЮГКХВМШЕ ЯРЮДХХ ПЮГБХРХЪ: МХРЕБХДМСЧ, АЮЖХККЪПМСЧ, ГЕПМХЯРСЧ Х ТХКЭРПСЧЫСЧЯЪ. нМЮ ЙХЯКНРНСЯРНИВХБЮ, ЦПЮЛОНКНФХРЕКЭМЮ, МЕ ХЛЕЕР ЙЮОЯСКШ Х МЕ НАПЮГСЕР ЯОНП. хГБЕЯРМШ 3 РХОЮ РСАЕПЙСКЕГМШУ ЛХЙНАЮЙРЕПХХ: ВЕКНБЕВЕЯЙХИ (typus humanus), АШВХИ (typus bovinus) Х ОРХВХИ (typus avium). б НВЮЦЮУ ЙНФМНЦН РСАЕПЙСКЕГЮ ОПЕХЛСЫЕЯРБЕММН НАМЮПСФХБЮЧР ЛХЙНАЮЙРЕПХХ ВЕКНБЕВЕЯЙНЦН РХОЮ, ПЕФЕ - АШВЭЕЦН Х Б ХЯЙКЧВХРЕКЭМШУ ЯКСВЮЪУ - ОРХВЭЕЦН.
яОНЯНАЯРБСЧР РСАЕПЙСКЕГМНЛС ГЮАНКЕБЮМХЧ ЙНФХ ЛМНЦНВХЯКЕММШЕ ЩМДН- Х ЩЙГНЦЕММШЕ ТЮЙРНПШ. мЕЛЮКНБЮФМНЕ ГМЮВЕМХЕ ХЛЕЧР БХПСКЕМРМНЯРЭ БНГАСДХРЕКЪ, ЕЦН ЙНКХВЕЯРБН Х ЯНЯРНЪМХЕ ЙНФХ ЙЮЙ ТСМЙЖХНМХПСЧЫЕЦН НПЦЮМЮ. оН ЯПЮБМЕМХЧ Я ОЮПЕМУХЛЮРНГМШЛХ НПЦЮМЮЛХ ЙНФЮ ЪБКЪЕРЯЪ МЕАКЮЦНОПХЪРМНИ ЯПЕДНИ ДКЪ РСАЕПЙСКЕГМШУ ЛХЙНАЮЙРЕПХХ ХГ-ГЮ МЕДНЯРЮРНВМНИ БЮЯЙСКЪПХГЮЖХХ, ЯПЮБМХРЕКЭМН МХГЙНИ РЕЛОЕПЮРСПШ Х ГМЮВХРЕКЭМНИ ЮЩПЮЖХХ. еЫЕ Б 1912 Ц. Hoffman ОХЯЮК, ВРН «ЙНФЮ ЪБКЪЕРЯЪ ЛНЦХКНИ ДКЪ РСАЕПЙСКЕГМШУ ОЮКНВЕЙ». пЕГХЯРЕМРМНЯРЭ ЙНФХ Й РСАЕПЙСКЕГМШЛ ГЮАНКЕБЮМХЪЛ ОНДРБЕПФДЕМЮ ЛМНЦХЛХ ЩЙЯОЕПХЛЕМРЮКЭМШЛХ ПЮАНРЮЛХ. нДМЮЙН Б ДЕРЯЙНЛ БНГПЮЯРЕ ЙНФЮ НРКХВЮЕРЯЪ МЕДНЯРЮРНВМНИ ГПЕКНЯРЭЧ ПЪДЮ ЯРПСЙРСПМШУ ЙНЛОНМЕМРНБ, ОНБШЬЕММНИ ОПНМХЖЮЕЛНЯРЭЧ, ЯМХФЕММШЛ ХЛЛСММШЛ АЮПЭЕПНЛ, БШЯНЙНИ ЮККЕПЦХВЕЯЙНИ ПЕЮЙРХБМНЯРЭЧ.
лХЙНАЮЙРЕПХХ РСАЕПЙСКЕГЮ ЛНЦСР ОПНМХЙЮРЭ Б ЙНФС ЦЕЛЮРНЦЕММШЛ Х КХЛТНЦЕММШЛ ОСРЕЛ, ВРН ЯНГДЮЕР ЯКНФМШЕ БГЮХЛННРМНЬЕМХЪ ХЛЛСМХРЕРЮ Х ЮККЕПЦХХ. н АНКЭЬНЛ ГМЮВЕМХХ ЮККЕПЦХВЕЯЙНЦН ЙНЛОНМЕМРЮ Б ПЮГБХРХХ РСАЕПЙСКЕГМШУ ОНПЮФЕМХИ ЙНФХ ЯБХДЕРЕКЭЯРБСЕР БШЯНЙХИ СПНБЕМЭ ЯОЕЖХТХВЕЯЙНИ Х МЕЯОЕЖХТХВЕЯЙНИ ЯЕМЯХАХКХГЮЖХХ. б РН ФЕ БПЕЛЪ ОПХ МЮКХВХХ ЦХОЕПВСБЯРБХРЕКЭМНЯРХ МЕЛЕДКЕММН-ГЮЛЕДКЕММНЦН РХОЮ ХЛЕЕР ЛЕЯРН ХЛЛСМНДЕТХЖХР р-ЯХЯРЕЛШ, ЙНРНПШИ ЛНФЕР АШРЭ ЙЮЙ ОПХНАПЕРЕММШЛ, РЮЙ Х ЦЕМЕРХВЕЯЙХ НАСЯКНБКЕММШЛ.
н ЯОЕЖХТХВЕЯЙНИ ЯЕМЯХАХКХГЮЖХХ ЯБХДЕРЕКЭЯРБСЕР ВСБЯРБХРЕКЭМНЯРЭ Й РСАЕПЙСКХМС, ВРН ХЯОНКЭГСЧР Б ЙЮВЕЯРБЕ ДХЮЦМНЯРХВЕЯЙНЦН РЕЯРЮ.
нЯНАЕММН ЖЕММЮ ПЕЮЙЖХЪ оХПЙЕ МЮ ЛЮКШЕ (1,5-5-10%) ЙНМЖЕМРПЮЖХХ РСАЕПЙСКХМЮ. нДМЮЙН ВСБЯРБХРЕКЭМНЯРЭ Й РСАЕПЙСКХМС С АНКЭМШУ РСАЕПЙСКЕГНЛ Б ОНЯКЕДМЕЕ БПЕЛЪ НРВЕРКХБН ЯМХГХКЮЯЭ Б ПЕГСКЭРЮРЕ ОКЮМНБН ОПНБНДХЛНИ БЮЙЖХМЮЖХХ, НЯКЮАКЕМХЪ ХМТХЖХПНБЮММНЯРХ МЮЯЕКЕМХЪ Х СЛЕМЭЬЕМХЪ ВХЯКЮ ЙНМРЮЙРНБ Я АЮЖХККНБШДЕКХРЕКЪЛХ. оНЩРНЛС Б МЮЯРНЪЫЕЕ БПЕЛЪ ДКЪ ДХЮЦМНЯРХЙХ РСАЕПЙСКЕГЮ ЙНФХ ОПХЛЕМЪЧР Х ДПСЦХЕ ЛЕРНДШ.
й ТЮЙРНПЮЛ, ЯНДЕИЯРБСЧЫХЛ БНГМХЙМНБЕМХЧ РСАЕПЙСКЕГМНИ ХМТЕЙЖХХ, НРМНЯЪР РЮЙФЕ МЕПБМН-ЩМДНЙПХММШЕ ПЮЯЯРПНИЯРБЮ, ЦХОНТСМЙЖХЧ ЙНПШ МЮДОНВЕВМХЙНБ, ХГЛЕМЕМХЪ БНДМН-ЯНКЕБНЦН НАЛЕМЮ ЙНФХ, ОНБШЬЕММСЧ ОПНМХЖЮЕЛНЯРЭ ЯНЯСДНБ, ТСМЙЖХНМЮКЭМШЕ МЮПСЬЕМХЪ ОЕВЕМХ, ОЮРНКНЦХЧ АЕКЙНБНЦН, БХРЮЛХММНЦН НАЛЕМЮ (НЯНАЕММН БХРЮЛХМНБ ЙНЛОКЕЙЯЮ б Х ю, я, D, е). б БНГМХЙМНБЕМХХ РСАЕПЙСКЕГЮ ЙНФХ, ЙЮЙ Х РСАЕПЙСКЕГЮ КЧАНИ КНЙЮКХГЮЖХХ, ЯСЫЕЯРБЕММНЕ ГМЮВЕМХЕ ХЛЕЧР СЯКНБХЪ АШРЮ, ПЕФХЛ СУНДЮ Х ОХРЮМХЪ ПЕАЕМЙЮ. рЮЙХЛ НАПЮГНЛ., ОПХ ЙНЛОКЕЙЯМНЛ ЯНВЕРЮМХХ ЩМДН- Х ЩЙГНЦЕММШУ ОЮРНЦЕМЕРХВЕЯЙХУ ТЮЙРНПНБ ЯЙКЮДШБЮЧРЯЪ СЯКНБХЪ ДКЪ ОНБШЬЕМХЪ БХПСКЕМРМНЯРХ БНГАСДХРЕКЪ Х ЕЦН ЮККЕПЦХГХПСЧЫЕИ ЯОНЯНАМНЯРХ. вЕЛ ЯКЮАЕЕ ХЛЛСМХРЕР, РЕЛ ЮЙРХБМЕЕ ЮККЕПЦХВЕЯЙЮЪ ПЕЮЙРХБМНЯРЭ. яОЕЖХТХВЕЯЙЮЪ ЦХОЕПЕПЦХВЕЯЙЮЪ ВСБЯРБХРЕКЭМНЯРЭ ГЮЛЕДКЕММН-МЕЛЕДКЕММНЦН РХОЮ СЯСЦСАКЪЕРЯЪ ОЮПЮЮККЕПЦХВЕЯЙХЛХ Х МЕЯОЕЖХТХВЕЯЙХЛХ ЮККЕПЦХГХПСЧЫХЛХ БНГДЕИЯРБХЪЛХ. б ЩРНЛ ОКЮМЕ НЯНАЕММН НОЮЯМШ КЧАШЕ ХМТЕЙЖХНММШЕ ГЮАНКЕБЮМХЪ, ЯМХФЮЧЫХЕ ХЛЛСМХРЕР Х ЯНОПНБНФДЮЧЫХЕЯЪ МЮПЮЯРЮМХЕЛ ЯЕМЯХАХКХГЮЖХХ. хГБЕЯРМН, ВРН ОНЯКЕ ЙНПХ, ЙНЙКЧЬЮ, ЦПХООЮ МЮЯРСОЮЕР НАНЯРПЕМХЕ РСАЕПЙСКЕГМНЦН ОПНЖЕЯЯЮ. рПЮБЛШ ЙНФХ Х ЯКХГХЯРШУ НАНКНВЕЙ, ЙЮЙ ПЮГПЕЬЮЧЫХЕ ТЮЙРНПШ, ЛНЦСР НАСЯКНБХРЭ ЛЕЯРН БНГМХЙМНБЕМХЪ РСАЕПЙСКЕГМНЦН ОНПЮФЕМХЪ - ОПХ МЮКХВХХ НПЦЮММНЦН РСАЕПЙСКЕГЮ Х ЯОЕЖХТХВЕЯЙНЦН ЮККЕПЦХВЕЯЙНЦН ЯНЯРНЪМХЪ. щРН ОНДРБЕПДХК ЕЫЕ ъ. к. пЮООНОНПР ОПХ ЩЙЯОЕПХЛЕМРЮКЭМНЛ ЛНДЕКХПНБЮМХХ РСАЕПЙСКЕГЮ ЙНФХ (РСАЕПЙСКЕГМЮЪ БНКВЮМЙЮ С ЛНПЯЙХУ ЯБХМНЙ БНГМХЙЮКЮ МЮ ЛЕЯРЕ ББЕДЕМХЪ ПЮГПЕЬЮЧЫЕИ ДНГШ МНПЛЮКЭМНИ КНЬЮДХМНИ ЯШБНПНРЙХ).
лМНЦНВХЯКЕММШЕ ЙКХМХВЕЯЙХЕ ОПНЪБКЕМХЪ РСАЕПЙСКЕГЮ ЙНФХ ОНДПЮГДЕКЪЧР МЮ КНЙЮКХГНБЮММШЕ Х ДХЯЯЕЛХМХПНБЮММШЕ ТНПЛШ. й МЮХАНКЕЕ ВЮЯРН БЯРПЕВЮЧЫХЛЯЪ КНЙЮКХГНБЮММШЛ ПЮГМНБХДМНЯРЪЛ ОПХВХЯКЪЧР: РСАЕПЙСКЕГМСЧ БНКВЮМЙС, ЙНККХЙБЮРХБМШИ РСАЕПЙСКЕГ ЙНФХ ХКХ ЯЙПНТСКНДЕПЛС, АНПНДЮБВЮРШИ РСАЕПЙСКЕГ, ХМДСПЮРХБМСЧ ЩПХРЕЛС аЮГЕМЮ Х ЪГБЕММШИ РСАЕПЙСКЕГ. цПСООС ДХЯЯЕЛХМХПНБЮММНЦН РСАЕПЙСКЕГЮ ЙНФХ ЯНЯРЮБКЪЧР КХЬЮИ ГНКНРСЬМШУ Х ОЮОСКНМЕЙПНРХВЕЯЙХИ РСАЕПЙСКЕГ. оПЕФМЕЕ ДЕКЕМХЕ РСАЕПЙСКЕГЮ ЙНФХ МЮ ХЯРХММШИ РСАЕПЙСКЕГ Х РСАЕПЙСКХДШ МЕ БШДЕПФЮКН ХЯОШРЮМХЪ БПЕЛЕМЕЛ.
хГБЕЯРМН, ВРН РСАЕПЙСКЕГ ЙНФХ ОПНЪБКЪЕРЯЪ ЙЮЙ ЯСОЕПХМТЕЙЖХЪ Я ПЮЯОПНЯРПЮМЕМХЕЛ ХМТЕЙРЮ ЦЕЛЮРНЦЕММН, КХЛТНЦЕММН ХКХ per continuitatem ХГ НЯМНБМНЦН РСАЕПЙСКЕГМНЦН НВЮЦЮ ОПХ ХГЛЕМЕМХХ ХЛЛСММНЦН ЦНЛЕНЯРЮГЮ Х ПЕЮЙРХБМНЯРХ ЙНФХ. оНЩРНЛС ЯСЫЕЯРБСЕР МЕЯЙНКЭЙН ЛЕРНДНБ БШЪБКЕМХЪ РСАЕПЙСКЕГМНИ ЩРХНКНЦХХ ОНПЮФЕМХЪ ЙНФХ: РСАЕПЙСКХМНБШЕ РЕЯРШ (оХПЙЕ, лЮМРС), БШЯЕБЮМХЕ ЛХЙНАЮЙРЕПХХ МЮ ОХРЮРЕКЭМШУ ЯПЕДЮУ, НАМЮПСФЕМХЕ ХУ ОПХ ОПХБХБЙЮУ ОЮРНКНЦХВЕЯЙНЦН ЛЮРЕПХЮКЮ ЛНПЯЙХЛ ЯБХМЙЮЛ, ЙНРНПШЕ НАКЮДЮЧР БШЯНЙНИ Х ЯОЕЖХТХВЕЯЙНИ ВСБЯРБХРЕКЭМНЯРЭЧ Й БНГАСДХРЕКЧ РСАЕПЙСКЕГЮ, МЮКХВХЕ РСАЕПЙСКНХДМНИ ЯРПСЙРСПШ ХМТХКЭРПЮРЮ Б НВЮЦЮУ ОНПЮФЕМХЪ ОПХ ЦХЯРНКНЦХВЕЯЙНЛ ХЯЯКЕДНБЮМХХ. нЙЮГЮКНЯЭ, ВРН «РСАЕПЙСКХДШ» НАКЮДЮЧР БЯЕЛХ ЯБНИЯРБЮЛХ РСАЕПЙСКЕГМНИ ХМТЕЙЖХХ Х ОНЩРНЛС Б МЮЯРНЪЫЕЕ БПЕЛЪ ХУ РПЮЙРСЧР ЙЮЙ ХЯРХММШИ РСАЕПЙСКЕГ ЙНФХ.
рСАЕПЙСКЕГ ЙНФХ С ДЕРЕИ НРКХВЮЕРЯЪ МЕДНЯРЮРНВМНЯРЭЧ ХЛЛСММШУ ПЕГЕПБНБ, ЦХОЕППЕЮЙРХБМНЯРЭЧ, ЯЙКНММНЯРЭЧ Й ЦЕМЕПЮКХГНБЮММШЛ НРБЕРМШЛ ПЕЮЙЖХЪЛ, ВРН НАСЯКНБКХБЮЕР ОПЕНАКЮДЮМХЕ ТНПЛ Я БШПЮФЕММШЛ ЩЙЯЯСДЮРХБМШЛ УЮПЮЙРЕПНЛ БНЯОЮКЕМХЪ. оНЩРНЛС МЮХАНКЕЕ РЪФЕКШЕ, ДХЯЯЕЛХМХПНБЮММШЕ ОПНЪБКЕМХЪ РСАЕПЙСКЕГЮ ЙНФХ МЮАКЧДЮЧР С ДЕРЕИ ОЕПБШУ КЕР ФХГМХ, Ю Б ДНЬЙНКЭМНЛ Х ЬЙНКЭМНЛ БНГПЮЯРЕ ОПЕНАКЮДЮЧР КНЙЮКХГНБЮММШЕ ТНПЛШ Я АНКЕЕ АКЮЦНОПХЪРМШЛ РЕВЕМХЕЛ.
 кЕВЕМХЕ РСАЕПЙСКЕГЮ ЙНФХ С ДЕРЕИ. лЕРНДШ КЕВЕМХЪ БЯЕУ ТНПЛ РСАЕПЙСКЕГЮ ЙНФХ ХДЕМРХВМШ РЮЙНБШЛ ОПХ НПЦЮММНЛ РСАЕПЙСКЕГЕ ДПСЦНИ КНЙЮКХГЮЖХХ. щРХНКНЦХВЕЯЙНЕ КЕВЕМХЕ ЯНВЕРЮЧР Я ОЮРНЦЕМЕРХВЕЯЙХЛ, МЮОПЮБКЕММШЛ МЮ ЯРХЛСКЪЖХЧ ХЛЛСММШУ ПЕГЕПБНБ, ЯМХФЕМХЕ ЦХОЕПВСБЯРБХРЕКЭМНЯРХ МЕЛЕДКЕММН-ГЮЛЕДКЕММНЦН РХОЮ, СЛЕМЭЬЕМХЕ БНЯОЮКХРЕКЭМНЦН ОНРЕМЖХЮКЮ РЙЮМЕИ ЙНФХ. б ЙЮВЕЯРБЕ ЩРХНКНЦХВЕЯЙХУ РЕПЮОЕБРХВЕЯЙХУ ЯПЕДЯРБ ОПХЛЕМЪЧР ЮЙРХБМШЕ ОПНРХБНРСАЕПЙСКЕГМШЕ ЮМРХАХНРХЙХ - ПХТЮЛХЖХМ Х ЕЦН ОПНХГБНДМНЕ ПХТЮЛОХЖХМ (ПХТЮДХМ). дЕРЪЛ ДН 12-КЕРМЕЦН БНГПЮЯРЮ ПХТЮЛОХЖХМ МЮГМЮВЮЧР ХГ ПЮЯВЕРЮ 10-20 ЛЦ МЮ 1 ЙЦ ЛЮЯЯШ РЕКЮ Б ЯСРЙХ (Б 2 ОПХЕЛЮ) БМСРПЭ, Ю ПХТЮЛ Х ЖХМ - БМСРПХЛШЬЕВМН ХКХ БМСРПХБЕММН - Б БНГПЮЯРЕ НР 1 ЦНДЮ ДН 3 КЕР ХГ ПЮЯВЕРЮ ОН 10-30 ЛЦ МЮ 1 ЙЦ ЛЮЯЯШ РЕКЮ Б ЯСРЙХ, Ю Б БНГПЮЯРЕ НР 4 ДН 15 КЕР - ОН 15- 20 ЛЦ МЮ 1 ЙЦ ЛЮЯЯШ РЕКЮ 2-3 ПЮГЮ Б ЯСРЙХ, МЮ ЙСПЯ НР 5 ДН 20 Ц.
кЕВЕМХЕ РСАЕПЙСКЕГЮ ЙНФХ С ДЕРЕИ. лЕРНДШ КЕВЕМХЪ БЯЕУ ТНПЛ РСАЕПЙСКЕГЮ ЙНФХ ХДЕМРХВМШ РЮЙНБШЛ ОПХ НПЦЮММНЛ РСАЕПЙСКЕГЕ ДПСЦНИ КНЙЮКХГЮЖХХ. щРХНКНЦХВЕЯЙНЕ КЕВЕМХЕ ЯНВЕРЮЧР Я ОЮРНЦЕМЕРХВЕЯЙХЛ, МЮОПЮБКЕММШЛ МЮ ЯРХЛСКЪЖХЧ ХЛЛСММШУ ПЕГЕПБНБ, ЯМХФЕМХЕ ЦХОЕПВСБЯРБХРЕКЭМНЯРХ МЕЛЕДКЕММН-ГЮЛЕДКЕММНЦН РХОЮ, СЛЕМЭЬЕМХЕ БНЯОЮКХРЕКЭМНЦН ОНРЕМЖХЮКЮ РЙЮМЕИ ЙНФХ. б ЙЮВЕЯРБЕ ЩРХНКНЦХВЕЯЙХУ РЕПЮОЕБРХВЕЯЙХУ ЯПЕДЯРБ ОПХЛЕМЪЧР ЮЙРХБМШЕ ОПНРХБНРСАЕПЙСКЕГМШЕ ЮМРХАХНРХЙХ - ПХТЮЛХЖХМ Х ЕЦН ОПНХГБНДМНЕ ПХТЮЛОХЖХМ (ПХТЮДХМ). дЕРЪЛ ДН 12-КЕРМЕЦН БНГПЮЯРЮ ПХТЮЛОХЖХМ МЮГМЮВЮЧР ХГ ПЮЯВЕРЮ 10-20 ЛЦ МЮ 1 ЙЦ ЛЮЯЯШ РЕКЮ Б ЯСРЙХ (Б 2 ОПХЕЛЮ) БМСРПЭ, Ю ПХТЮЛ Х ЖХМ - БМСРПХЛШЬЕВМН ХКХ БМСРПХБЕММН - Б БНГПЮЯРЕ НР 1 ЦНДЮ ДН 3 КЕР ХГ ПЮЯВЕРЮ ОН 10-30 ЛЦ МЮ 1 ЙЦ ЛЮЯЯШ РЕКЮ Б ЯСРЙХ, Ю Б БНГПЮЯРЕ НР 4 ДН 15 КЕР - ОН 15- 20 ЛЦ МЮ 1 ЙЦ ЛЮЯЯШ РЕКЮ 2-3 ПЮГЮ Б ЯСРЙХ, МЮ ЙСПЯ НР 5 ДН 20 Ц.
мЕ СРПЮРХК ЯБНЕЦН ГМЮВЕМХЪ Б РЕПЮОХХ РСАЕПЙСКЕГМНЦН ОПНЖЕЯЯЮ Х ЯРПЕОРНЛХЖХМ. нМ РЮЙ ФЕ, ЙЮЙ Х ПХТЮЛОХЖХМ, КЕЦЙН ОПНМХЙЮЕР Б РЙЮМХ Х АХНКНЦХВЕЯЙХЕ ФХДЙНЯРХ, ЮЙРХБХПСЕР ТЮЦНЖХРНГ, ЮЙРХБМНЯРЭ КХГНЖХЛЮ Х ЯХЯРЕЛС ЙНЛОКЕЛЕМРЮ. б ДЕРЯЙНИ ОПЮЙРХЙЕ ХЯОНКЭГСЧР ОПЕХЛСЫЕЯРБЕММН ОЮМРНЛХЖХМ-ДХЦХДПНЯРПЕОРНЛХЖХМЮ ОЮМРНРЕМЮР (ОЮМРНРЕМНБЮЪ ЙХЯКНРЮ СЛЕМЭЬЮЕР РНЙЯХЙН-ЮККЕПЦХВЕЯЙНЕ БКХЪМХЕ ЯРПЕОРНЛХЖХМЮ). дЕРЪЛ ЯРПЕОРНЛХЖХМ ББНДЪР Б 2 ОПХЕЛЮ (БМСРПХЛШЬЕВМН) ХГ ПЮЯВЕРЮ: ДН 5 КЕР ОН 0,01-0,02 Ц МЮ 1 ЙЦ ЛЮЯЯШ РЕКЮ Б ЯСРЙХ, Я 5 ДН 8 КЕР - ОН 0,25-0,3 Ц, Я 8 ДН 14 КЕР - ОН 0,3-0,5 Ц Б ЯСРЙХ, МЮ ЙСПЯ ДН 20-40 Ц ОПЕОЮПЮРЮ. яРПЕОРНЛХЖХМ ДЮЕР КСВЬХИ РЕПЮОЕБРХВЕЯЙХИ ЩТТЕЙР ОПХ РСАЕПЙСКЕГМНИ БНКВЮМЙЕ, ЯЙПНТСКНДЕПЛЕ, АНПНДЮБВЮРНЛ Х ЪГБЕММНЛ РСАЕПЙСКЕГЕ ЙНФХ. кЕВЕМХЕ ЯРПЕОРНЛХЖХМНЛ ЛНФЕР ЯНОПНБНФДЮРЭЯЪ ЮККЕПЦХВЕЯЙХЛХ ДЕПЛЮРХРЮЛХ, РНЙЯХЙН-ЮККЕПЦХВЕЯЙХЛХ ПЕЮЙЖХЪЛХ ЯН ЯРНПНМШ ЯЕПДЕВМНЯНЯСДХЯРНИ ЯХЯРЕЛШ, ОНВЕЙ Х ФЕКСДНВМН-ЙХЬЕВМНЦН РПЮЙРЮ. мЮХАНКЕЕ ЯЕПЭЕГМНЕ НЯКНФМЕМХЕ - БЕЯРХАСКЪПМШЕ ПЮЯЯРПНИЯРБЮ Х МЮПСЬЕМХЕ ЯКСУЮ. яРПЕОРНЛХЖХМ ОПНРХБНОНЙЮГЮМ ОПХ ОНБШЬЕММНИ ВСБЯРБХРЕКЭМНЯРХ Й МЕЛС, ОПХ НПЦЮМХВЕЯЙХУ ОНПЮФЕМХЪУ МЕПБМНИ ЯХЯРЕЛШ, НЯНАЕММН БЕЯРХАСКЪПМНЦН ЮООЮПЮРЮ, ЯКСУНБНЦН МЕПБЮ Х ОПХ НЯРПНЛ МЕТПХРЕ.
оПХ КЕВЕМХХ НДМХЛ ПХТЮЛОХЖХМНЛ ХКХ ЯРПЕОРНЛХЖХМНЛ ВЕПЕГ 2-4 ЛЕЯЪЖЮ ПЮГБХБЮЕРЯЪ СЯРНИВХБНЯРЭ РСАЕПЙСКЕГМШУ ЛХЙНАЮЙРЕПХХ, ЙНРНПСЧ ЛНФМН ОПЕДНРБПЮРХРЭ ОПХЛЕМЕМХЕЛ ОПЕОЮПЮРНБ ПЮГКХВМНЦН ЛЕУЮМХГЛЮ ДЕИЯРБХЪ. оНЩРНЛС БМЮВЮКЕ ХЯОНКЭГСЧР ПХТЮЛОХЖХМ, ГЮРЕЛ - ЯРПЕОРНЛХЖХМ, Ю ОНЯКЕ ЩРНЦН - ОПНХГБНДМШЕ ЦХДПЮГХДЮ ХГНМХЙНРХМНБНИ ЙХЯКНРШ: ТРХБЮГХД, РСАЮГХД, ЛЕРЮГХД Х ДП. оНЯКЕДМХЕ ЪБКЪЧРЯЪ АЮЙРЕПХНЯРЮРХВЕЯЙХЛХ Х АЮЙРЕПХЖХДМШЛХ ОПЕОЮПЮРЮЛХ, НЯНАЕММН ЮЙРХБМШЛХ Б НРМНЬЕМХХ ЛХЙНАЮЙРЕПХХ РСАЕПЙСКЕГЮ. дЕРЪЛ ДН 1 ЦНДЮ ТРХБЮГХД МЮГМЮВЮЧР ХГ ПЮЯВЕРЮ: 0,02-0,3 Ц МЮ 1 ЙЦ ЛЮЯЯШ РЕКЮ Б ЯСРЙХ Б 3 ОПХЕЛЮ, Я 2 ДН 3 КЕР - ОН 0,3-0,5 Ц, НР 3 ДН 7 КЕР - ОН 0,6- 0,7 Ц, НР 8 ДН 15 КЕР -НР 0,5 ДН 1 Ц Б ЯСРЙХ, МЮ ЙСПЯ НР 40 ДН 250 Ц. нАЫХЕ ДНГШ ПХТЮЛОХЖХМЮ, ЯРПЕОРНЛХЖХМЮ Х ОПНХГБНДМШУ ЦХДПЮГХДЮ ХГНМХЙНРХМНБНИ ЙХЯКНРШ ГЮБХЯЪР МЕ РНКЭЙН НР БНГПЮЯРЮ ДЕРЕИ, МН Х НР РЕВЕМХЪ АНКЕГМХ Х ОЕПЕМНЯХЛНЯРХ ОПЕОЮПЮРНБ.
мЮРПХЕБСЧ ЯНКЭ оюяй ДЕРЪЛ Б МЮЯРНЪЫЕЕ БПЕЛЪ МЮГМЮВЮЧР ПЕДЙН ХГ-ГЮ ЕЕ БШПЮФЕММНЦН ЮККЕПЦХГХПСЧЫЕЦН ДЕИЯРБХЪ. бХРЮЛХМ D2 ОПХЛЕМЪЧР РНКЭЙН ОПХ КЕВЕМХХ РСАЕПЙСКЕГМНИ БНКВЮМЙХ С АНКЭМШУ АЕГ ЮЙРХБМНЦН РСАЕПЙСКЕГЮ БМСРПЕММХУ НПЦЮМНБ, РЮЙ ЙЮЙ СЯРЮМНБКЕМН, ВРН НМ ЯОНЯНАЕМ ЮЙРХБХГХПНБЮРЭ РСАЕПЙСКЕГМШИ ОПНЖЕЯЯ Б КЕЦЙХУ, КХЛТЮРХВЕЯЙХУ СГКЮУ Х Б ЙНЯРМН-ЯСЯРЮБМНЛ ЮООЮПЮРЕ. мЮХАНКЕЕ ЖЕКЕЯННАПЮГМН ХЯОНКЭГНБЮМХЕ БХРЮЛХМЮ D2 ОПХ ЪГБЕММНИ ТНПЛЕ РСАЕПЙСКЕГМНИ БНКВЮМЙХ, Ю РЮЙФЕ Б ЖЕКЪУ ОПЕДСОПЕФДЕМХЪ ПЕЖХДХБНБ ЩРНЦН ГЮАНКЕБЮМХЪ. дЕРЪЛ ДН 10 КЕР ЕЦН МЮГМЮВЮЧР ОН 10 000-15 000 ед Б ЯСРЙХ БН БПЕЛЪ ЕДШ Б 2-3 ОПХЕЛЮ, Ю НР 11 ДН 16 КЕР - ОН 20 000- 25 000 ед 2-3 ПЮГЮ Б ЯСРЙХ Б РЕВЕМХЕ 2-3 ЛЕЯ. кЕВЕМХЕ ЙНМРПНКХПСЧР ОПНАНИ яСКЙНБХВЮ.
оПНРХБНРСАЕПЙСКЕГМНЕ КЕВЕМХЕ ОПНБНДЪР МЮ ТНМЕ АЕЯЯНКЕБНИ ДХЕРШ Х СБЕКХВЕММНЦН ЯНДЕПФЮМХЪ Б МЕИ АЕКЙЮ. бЯКЕДЯРБХЕ РНЦН, ВРН Na+ Х я1 СЯХКХБЮЧР БНЯОЮКЕМХЕ, ЯМХФЕМХЕ Б ПЮЖХНМЕ ЙНКХВЕЯРБЮ УКНПХДЮ МЮРПХЪ МЕ РНКЭЙН СЛЕМЭЬЮЕР БНЯОЮКХРЕКЭМШИ ОНРЕМЖХЮК ОНПЮФЕММШУ РЙЮМЕИ, МН Х ЯКСФХР ОПЕДСОПЕФДЕМХЧ ЮККЕПЦХВЕЯЙХУ НЯКНФМЕМХИ. б КЕВЕМХХ РСАЕПЙСКЕГЮ ЙНФХ ЬХПНЙН ХЯОНКЭГСЧР БХРЮЛХМШ, НЯНАЕММН ЮЯЙНПАХМНБСЧ ЙХЯКНРС, ПСРХМ, ЙЮКЭЖХЪ ОЮМРНРЕМЮР, ЙНРНПШЕ ЯМХФЮЧР ОПНМХЖЮЕЛНЯРЭ ЯНЯСДНБ, СЛЕМЭЬЮЧР ОПНКХТЕПЮРХБМШЕ ХГЛЕМЕМХЪ Б РЙЮМЪУ Х ДЕИЯРБСЧР ДЕЯЕМЯХАХКХГХПСЧЫЕ.
мЮПСФМНЕ КЕВЕМХЕ РЮЙФЕ МЕ СРПЮРХКН ЯБНЕЦН ГМЮВЕМХЪ. оПХ ЯЙПНТСКНДЕПЛЕ ОПХЛЕМЪЧР 5-10 % ДЕПЛЮРНКНБСЧ ЛЮГЭ, ОПХЛНВЙХ ЩРЮЙПХДХМЮ КЮЙРЮРЮ МЮ ЪГБЕММШЕ ОНБЕПУМНЯРХ, Ю Б ТХЯРСКЕГМШЕ УНДШ-10% ИНДНТНПЛМСЧ ЩЛСКЭЯХЧ. оПХ АНПНДЮБВЮРНЛ РСАЕПЙСКЕГЕ ЙНФХ ХЯОНКЭГСЧР 30 % ПЕГНПЖХМНБСЧ ОЮЯРС, ЙПХНДЕЯРПСЙЖХЧ, Ю РЮЙФЕ ДХЮРЕПЛНЙНЮЦСКЪЖХЧ, ПЕМРЦЕМН- ХКХ ПЮДХНРЕПЮОХЧ.
бЕЯЭЛЮ ОНКЕГМШ ОПХ ЛМНЦХУ ТНПЛЮУ РСАЕПЙСКЕГЮ ЙНФХ ЦЕКХНРЕПЮОХЪ, стн Х ЯЮМЮРНПМН-ЙСПНПРМНЕ КЕВЕМХЕ. нЯНАЕММН АКЮЦНРБНПМН ДЕИЯРБХЕ ЙСПНПРНРЕПЮОХХ Б ОЕПХНД ПЕЛХЯЯХХ, ВРН ОПЕДСОПЕФДЮЕР ПЕЖХДХБШ МЮ ДНКЦХЕ ЦНДШ. оНЙЮГЮМН ОПЕАШБЮМХЕ МЮ ЙСПНПРЮУ йПШЛЮ, яПЕДМЕИ юГХХ Х аЮЬЙХПХХ.
оПНТХКЮЙРХЙЮ РСАЕПЙСКЕГЮ ЙНФХ. нЦПНЛМНЕ БКХЪМХЕ МЮ ГЮАНКЕБЮЕЛНЯРЭ РСАЕПЙСКЕГНЛ НЙЮГШБЮЧР НЙПСФЮЧЫЮЪ ЯПЕДЮ Х ЯНЖХЮКЭМШЕ ТЮЙРНПШ. бЯЕ, ВРН МЕАКЮЦНОПХЪРМН ДЕИЯРБСЕР МЮ ЯНЯРНЪМХЕ ЛЮЙПННПЦЮМХГЛЮ, НЯКЮАКЪЕР ЕЦН ПЕГХЯРЕМРМНЯРЭ Х ХЛЛСМХРЕР, ЯОНЯНАЯРБСЕР БНГМХЙМНБЕМХЧ Х СУСДЬЮЕР РЕВЕМХЕ РСАЕПЙСКЕГМНЦН ОПНЖЕЯЯЮ. щРН СВХРШБЮЕРЯЪ ОПХ НПЦЮМХГЮЖХХ АНПЭАШ Я РСАЕПЙСКЕГНЛ Б МЮЬЕИ ЯРПЮМЕ, ЦДЕ НЯНАНЕ БМХЛЮМХЕ СДЕКЪЕРЯЪ ГДНПНБЭЧ ДЕРЕИ Х ОНДПНЯРЙНБ, ХУ ОХРЮМХЧ, НПЦЮМХГЮЖХХ ОПЮБХКЭМНЦН ПЕФХЛЮ СВЕАШ, РПСДЮ Х НРДШУЮ. б ЖЕКЪУ ОПНТХКЮЙРХЙХ НПЦЮММНЦН РСАЕПЙСКЕГЮ, Б РНЛ ВХЯКЕ РСАЕПЙСКЕГЮ ЙНФХ, НЯСЫЕЯРБКЪЧРЯЪ ЮЙРХБМШЕ НГДНПНБХРЕКЭМШЕ ЛЕПНОПХЪРХЪ ЦНЯСДЮПЯРБЕММНЦН ЛЮЯЬРЮАЮ. пЮЖХНМЮКЭМНЕ ДХЯОЮМЯЕПМНЕ МЮАКЧДЕМХЕ, РПСДНСЯРПНИЯРБН ОНДПНЯРЙНБ, НАЕЯОЕВЕМХЕ ДЕРЕИ БЯЕУ БНГПЮЯРНБ Б КЕРМЕЕ БПЕЛЪ ОПЕАШБЮМХЕЛ Б ГЮЦНПНДМШУ СЯКНБХЪУ, ОПЕДНЯРЮБКЕМХЕ АЕЯОКЮРМНЦН КЕВЕМХЪ ЙЮЙ Б ЯРЮЖХНМЮПЕ, РЮЙ Х ЮЛАСКЮРНПХХ, НАЕЯОЕВЕМХЕ ДНОНКМХРЕКЭМНИ ФХКОКНЫЮДЭЧ Х ЯЮМЮРНПМН-ЙСПНПРМШЛ КЕВЕМХЕЛ ОПХБЕКХ Й ПЕГЙНЛС ЯМХФЕМХЧ ГЮАНКЕБЮЕЛНЯРХ РСАЕПЙСКЕГНЛ БМСРПЕММХУ НПЦЮМНБ Х ОПЮЙРХВЕЯЙНЛС ХЯВЕГМНБЕМХЧ ЙНФМШУ ТНПЛ РСАЕПЙСКЕГЮ.